Mилена Димитрова
Полина Тодорова
Около 600 души в България са в т. нар. будна кома. Всяка година в това състояние изпадат около 20-30 души, съобщи председателят на сдружението "Алтернатива при будна кома" Тихомир Георгиев, чиято дъщеря успява да излезе от нея и днес все още се възстановява. Официални данни колко са тези пациенти у нас няма, защото здравното министерство е спряло събирането на такива. „Те нямат и желание да го възстановят, защото ще излезе наяве, че тези хора се увеличават лавинообразно”, посочва Георгиев.
Лечение
Лечението, поето от здравната каса, е само 3 месеца и спира в момента, в който пациентът излезе от интензивното отделение. След това грижите за него поемат изцяло близките му. След изписването му от болница, разходите на семействата възлизат между 3 000 и 6000 лева на месец. Голяма част от тези средства отиват за рехабилитация.
Мануела
Един от хората в будна кома, след чийто случай реално се заговори за проблемите на пациентите в подобно състояние е Мануела Горсова, която 7 години е прикована към леглото. „Тук няма ден и нощ, няма работен и почивен ден. Грижите са денонощни, поне ако искаш детето ти да живее“, сподели пред „Телеграф“ нейният баща Красимир Горсов. Момичето, която вече е на 24 години, изпадна в будна кома след зверската катастрофа, причинена от Максим Стависки. На 5 август 2007 г. двукратният световен шампион по фигурно пързаляне навлезе с джипа си „Хамър" в насрещното движение и се удари в други две коли. От раните си на път за болницата почина 24-годишният шофьор на единия автомобил Петър Петров, а Мануела Горсова, пътувала в другата кола, вече седем години е в състояние на будна кома. За нея неотлъчно и денонощно се грижат двамата й родители. Семейството на Мануела преживя и истинска съдебна одисея, докато успее да осъди спортиста, макар и условно. В един етап от процеса срещу Стависки се стигна дори и до абсурда Мануела да бъде осъдена да плати разноски по делото срещу спортиста. В момента семейството на момичето се изправя и пред друг проблем – оказва се, че присъденото обезщетение по делото е в блокираната банка КТБ. Въпреки всички кошмари, през които преминава близките на момичето, те не се оставят да влязат в капана на отчаянието. В това се заключва и отговорът на Красимир Горсов на въпроса какво би казал на всички останали родители в неговата ситуация: „Имат ли някаква друга причина освен децата си да са живи – защото аз и майка й нямаме. Мануела е единственото, което имаме...“.
Найден
Друг случай на будна кома е този на Найден Йосифов, който повече от година е в това състояние. До трагедията се стигна след взрива на газова бутилка в китайски ресторант в центъра на София срещу Руската църква. Обвиняеми за случилото обаче все още няма. Сега грижите за Найден са 24 часа в денонощието. Той се храни през корема чрез специална система, като приема само пасирана храна чрез спринцовка. Вода задължително му се дава на всеки час, обяснява Николай, който е брат близнак на Найден и един от хората, който е неотлъчно до него.
„Обръщаме го, за да не получи рани от залежаването. Раздвижваме го постоянно. Специалисти му правят рехабилитация. Храним го по 6 пъти на ден. Вечер ставаме през час” разказва Николай за грижите, които семейството полага. Никой лекар не наблюдава състоянието му. „Обучиха ни как да се грижим за него преди да го изпишат“, посочва съпругата на Найден Станимира. Само лекарствата на болния излизат 1000-1500 лева на месец. Отделно му се дават хранителни добавки. Нито един от медикаментите, нужни за лечението му, обаче не се поема от НЗОК. „Питахме една клиника в Израел, където искат 1600 долара на ден, за да му направят изследвания и да кажат до каква степен могат да му помогнат“, споделя жената. Тази сума обаче е непосилна за семейството.
За нуждите на Найден е осигурено специално легло благодарение на предаването „Предай нататък”. Рехабилитаторите Анна Атанасова, Диляна Цветанова, Антон Ненов и Пресиян Христов напълно безвъзмездно помагат на младия мъж в будна кома. В момента Станимира е в майчинство. Няколко дни след трагедията с мъжа й тя разбира, че бременна, а през април се ражда дъщеричката им.
Шокът идва след изписването
Следболничното лечение се оказва голям проблем за близките на хората в будна кома, категоричен е доц. д-р Красимир Генов, началник на неврологичната клиника във ВМА. Той е един от малкото специалисти, които следят от близко множеството подобни случаи у нас и се среща ежедневно със семействата на пациентите в такова състояние. „Проблемът е какво се случва след болницата – защото докато ние се грижим за пациентите, близките им са спокойни. След изписването им, обаче настъпва големият шок“, изтъква д-р Генов, допълвайки, че в един момент те трябва да поемат изцяло грижи като хранене, аспирация, подаване на кислород, рехабилитация, почистване, предпазване на различни инфекции. По думите на специалиста по-дългото стоене в болница би било дори опасно за хората в будна кома, защото те на практика са почти без имунитет, който би могъл да пребори множеството вътрешноболнични инфекции. „Затова именно трябва да има обучение на близките, когато болните биват изведени от болницата – трябва да може да им се покаже как се храни през сонда, как се сменя катетър, как изцяло да се обгрижват роднините им“, посочи доц. Генов. Не по-малък проблем е и психологическата грижа за близките на пострадалите. Оказва се, че много често след сблъсъка с нелекия живот, който ги чака, семействата на хората в будна кома се разпадат. Особено голям е проблемът извън големите градове – там близките често не са наясно какви медикаменти да прилагат на болните, как да ги хранят, в провинцията липсват и достатъчно рехабилитатори и кинезитерапевти, разказа д-р Генов.
Журналист е диагноза, не професия
сряда, 10 декември 2014 г.
неделя, 7 декември 2014 г.
България - страната на (У)БИТИТЕ лекари
“Докторке, нали ще го спасите… Докторке, моля ви!”. Думите са на отчаяната старица, здраво вкопчила се в бялата престилка на майка ми и молеща я да направи онова чудо, с което да вдъхне още малко живот на съпруга й, току-що покосен от инсулт.
„Мамо, ще му помогнеш ли?, питам аз - осемгодишното дете, също вкопчило се в дрехата на същата лекарка-майка. „Ще направим всичко възможно”, казва тя, едновременно поглеждайки към мен-детето и към жената-старица. Бързо ме изпраща в лекарския кабинет, където ще прекарам нощта, докато тя ще спасява животи. Или поне ще направи-всичко-възможно.
Десетки са нощите, часовете –стотици, които прекарвах в този кабинет – малкото убежище на дежурните лекари. Детско любопитство или нещо друго, все ме тласкаше към още и още нощи там. След куп молби майката-лекарка се съгласяваше с условието да съм тиха, да не излизам от кабинета-убежище и да не пипам нищо. Наградата за хилядите ми молби на сутринта се увенчаваше с плик с празни спринцовки. Или пък стари слушалки. Всички те бяха идеално пригодими за игра сутрин, следобед или вечер. Все време, в което тя беше дежурна. Или даваше рапорт. Или беше на смяна в спешния кабинет. Или посрещаше Коледа в линейка. Бях щастлива, защото имах своите у-н-и-к-а-л-н-и спринцовки и слушалки, с които преслушвах сърцата на плюшените играчки.
Казват, че децата на лекарите порастват много бързо. Може би, защото повечето от тях на 8-години знаят какво е човек да бъде парализиран от инсулт. И че хората умират, дори и да са млади и добри. Но знаят, че някой там – в бяла престилка в нощно отделение, прави всичко възможно да ги спаси.
Съвсем скоро спрях да виждам в отделението вдъхновение за бъдещи игри. Доста по-често виждах другото му, истинско лице - десетките болни, „украсени” с безброй системи – новата им пъпна връв за живота. Надеждата се прокрадваше плахо, неуверено скрита в погледа на близките им, които не спираха да се вкопчват в престилките на хората в бяло, все така молейки ги да направят чудото.
Дни преди 13-ия ми рожден ден детското наивно любопитство отстъпи място на обсебващия гняв при вида на металната решетка, сложена на входа на отделението. Сложиха я заради цигани, които бяха откраднали кафе машината от лекарския кабинет. Цигани, чиито близък е бил спасен от някой от този кабинет. Кабинетът-убежище, в което прекарвах сама толкова много нощи, беше разбит, изкормен, изнасилен. Обруган. И въпреки това, хората в бяло продължаваха да кръжат над своите болни, посрещайки страданието, болката и надеждата на техните близки. Посрещайки обидите им. Посрещайки ударите им.
„Не знам дали ще се върна. Тук рискувам да загубя всичко, за което толкова много се старах и в което толкова много вярвах. А пациентите навсякъде са пациенти, както и аз навсякъде ще бъда лекар”, ми каза преди да се качи на самолета една от най-близките ми приятелки, заминавайки в Германия, за да специализира хирургия там. Днес тя лекува прекрасно болните хора на Германия в болница в малък град до Берлин.
От началото на 2014г. нападенията над екипи на спешна помощ в България са 226, от тях 175 са в цигански махали. Другите - явно в "български". 226 нападения над хора, отзовали се, за да спасят нечий живот. Живот, който им отвръща с удар, с обиди, със закани за убийство.
Пациентите навсякъде са пациенти, ми каза моята приятелка. И лекарите навсякъде са лекари. Кога обаче ние забравихме да бъдем хора? Кога направихме така че бързо порасналите деца на лекарите да трябва да се страхуват за живота им? Кога започнахме да гоним младите от тях, а по-старите да нападаме?
Може би в момента, в който злото в душите ни също порасна прекалено бързо и поиска да (у)бием магьосниците в бяло, вършещи чудеса. По човешки.
* На снимката – д-р Красимир Йорданов, лекар в Спешна помощ. Нападнат и пребит от група пияни, след като се е отзовал на сигнал в к-л „Овча купел”.
„Мамо, ще му помогнеш ли?, питам аз - осемгодишното дете, също вкопчило се в дрехата на същата лекарка-майка. „Ще направим всичко възможно”, казва тя, едновременно поглеждайки към мен-детето и към жената-старица. Бързо ме изпраща в лекарския кабинет, където ще прекарам нощта, докато тя ще спасява животи. Или поне ще направи-всичко-възможно.
Десетки са нощите, часовете –стотици, които прекарвах в този кабинет – малкото убежище на дежурните лекари. Детско любопитство или нещо друго, все ме тласкаше към още и още нощи там. След куп молби майката-лекарка се съгласяваше с условието да съм тиха, да не излизам от кабинета-убежище и да не пипам нищо. Наградата за хилядите ми молби на сутринта се увенчаваше с плик с празни спринцовки. Или пък стари слушалки. Всички те бяха идеално пригодими за игра сутрин, следобед или вечер. Все време, в което тя беше дежурна. Или даваше рапорт. Или беше на смяна в спешния кабинет. Или посрещаше Коледа в линейка. Бях щастлива, защото имах своите у-н-и-к-а-л-н-и спринцовки и слушалки, с които преслушвах сърцата на плюшените играчки.
Казват, че децата на лекарите порастват много бързо. Може би, защото повечето от тях на 8-години знаят какво е човек да бъде парализиран от инсулт. И че хората умират, дори и да са млади и добри. Но знаят, че някой там – в бяла престилка в нощно отделение, прави всичко възможно да ги спаси.
Съвсем скоро спрях да виждам в отделението вдъхновение за бъдещи игри. Доста по-често виждах другото му, истинско лице - десетките болни, „украсени” с безброй системи – новата им пъпна връв за живота. Надеждата се прокрадваше плахо, неуверено скрита в погледа на близките им, които не спираха да се вкопчват в престилките на хората в бяло, все така молейки ги да направят чудото.
Дни преди 13-ия ми рожден ден детското наивно любопитство отстъпи място на обсебващия гняв при вида на металната решетка, сложена на входа на отделението. Сложиха я заради цигани, които бяха откраднали кафе машината от лекарския кабинет. Цигани, чиито близък е бил спасен от някой от този кабинет. Кабинетът-убежище, в което прекарвах сама толкова много нощи, беше разбит, изкормен, изнасилен. Обруган. И въпреки това, хората в бяло продължаваха да кръжат над своите болни, посрещайки страданието, болката и надеждата на техните близки. Посрещайки обидите им. Посрещайки ударите им.
„Не знам дали ще се върна. Тук рискувам да загубя всичко, за което толкова много се старах и в което толкова много вярвах. А пациентите навсякъде са пациенти, както и аз навсякъде ще бъда лекар”, ми каза преди да се качи на самолета една от най-близките ми приятелки, заминавайки в Германия, за да специализира хирургия там. Днес тя лекува прекрасно болните хора на Германия в болница в малък град до Берлин.
От началото на 2014г. нападенията над екипи на спешна помощ в България са 226, от тях 175 са в цигански махали. Другите - явно в "български". 226 нападения над хора, отзовали се, за да спасят нечий живот. Живот, който им отвръща с удар, с обиди, със закани за убийство.
Пациентите навсякъде са пациенти, ми каза моята приятелка. И лекарите навсякъде са лекари. Кога обаче ние забравихме да бъдем хора? Кога направихме така че бързо порасналите деца на лекарите да трябва да се страхуват за живота им? Кога започнахме да гоним младите от тях, а по-старите да нападаме?
Може би в момента, в който злото в душите ни също порасна прекалено бързо и поиска да (у)бием магьосниците в бяло, вършещи чудеса. По човешки.
* На снимката – д-р Красимир Йорданов, лекар в Спешна помощ. Нападнат и пребит от група пияни, след като се е отзовал на сигнал в к-л „Овча купел”.
понеделник, 29 септември 2014 г.
Губим ваксина срещу рак на мозъка
15 години след откриването на ваксина срещу най-злокачествения тумор на мозъка, българските пациенти все още са лишени от възможността за лечение с нея. Въпреки че у нас отдавна трябваше да е факт специализираният център за имунотерапия на заболяването мултиформен глиобластом, той все още не е заработил заради липса на пари. Половината техника, необходима за стартирането му, е закупена, страната ни разполага и с нужните специалисти, но поради непълното финансиране на проекта, лабораторията за модерното лечение все още е мираж. Така гаснещите от тежката диагноза нашенци се принуждават да пътуват до Белгия и Германия и да плащат баснословни суми, за да могат да спечелят още няколко години живот. Цената на този „лукс“ навън обаче е приблизително 30 000 евро, докато у нас той би струвал 5 000 лв.
Диагноза
Всяка година около 300 българи разбират, че са болни от смъртоносната болест мултиформен глиобластом. 8% от заболелите са деца. За съжаление средната преживяемост след поставянето на диагнозата е осем месец и то въпреки прилаганото стандартно лечение - отстраняване на тумора, радио- и химиотерапия. На фона на мрачната статистика, методът на специфична имунотерапия дава шанс за живот за още 4-5 години. В Белгия, където най-вече се прилага терапията, дори има описан случай на пациент, живял 7 години след ваксината.
Терапия
Методът на специфичната имунотерапия всъщност действа на принципа на индивидуална ваксина - биологичен материал, взет от самия болен, се обработва конкретно за същия пациент и впоследствие му се прилага под формата на инжекция. „Основният принцип на метода е да се вземе част от тумора и тя да бъде смесена с т. нар. антиген представящи дендритни клетки, тоест клетките на имунната система, които показват вредното и чуждото на другите клетки, за да могат те да го унищожат“, обясни пред „Телеграф“ имунологът д-р Доброслав Кюркчиев. „На практика ние взимаме клетки от кръвта, където няма рак, подаваме им част от тумора и след това ги връщаме, за да могат те да „покажат“ на имунната система как да унищожат остатъчния тумор“, разясни той. По този начин, болни, на които им остават няколко месеца живот, могат да живеят още години. „Може да изглежда нищо, но 5 или 7 години живот на фона на осем месеца всъщност е много за болните и техните близки“, коментира специалистът. Нещо повече, посочи той, с тази терапия се ограничава до минимум появата на рецидив на заболяването.
Белгия
Уникалният метод е създадена от белгийския професор Стефан Ван Гол, завеждащ Лаборатория по експериментална и клинична имунология в Католическия университет в белгийския град Льовен. Към момента, освен в Белгия, терапията се прилага успешно в Германия, Швеция, САЩ и Япония. Здравните системи на повечето държави поемат лечението и то е безплатно за болните, живеещи там У нас обаче не само, че методът не се поема от НЗОК, но не се и прилага никъде. Така болните от най-страшния рак на мозъка, са принудени да пътуват в чужбина и да теглят големи кредити, за да може да се подложат на лечението.
Център
На практика се оказва, че всъщност страната ни би могла да прилага успешно терапията и у нас, като това би струвало в пъти по-евтино. Още преди година трябваше да е факт центърът за специфична имунотерапия към университетската болница „Св. Иван Рилски“. През 2013 г. лечебното заведение кандидатства пред здравното министерство за одобрение на проекта на стойност 800 000 лв. До момента обаче здравното министерство е отпуснало едва 300 000 лв, с които е закупена част от апаратурата. Осигурен е т. нар. флоуцитометър, който служи за определяне на вида и състоянието на клетките. Закупена е и нова центрофуга за обработване на клетките – всички тези дейности са необходими за създаването на ваксината. „Основно условие за работата на специалистите обаче е обособяването на стерилен бокс, който да отговаря на всички изисквания“, посочи д-р Кюркчиев. Лекарите са с вързани ръце и без апаратурата за левкафереза, който също е необходим за обработката на клетките и получаването на ваксината. Тя обаче също все още не е закупена.
Пречка
„Този все още неосъществен център е едно живо доказателство за това как вместо здравеопазването да помага на медицината, то й пречи“, коментира пред „Телеграф“ директорът на УМБАЛ „Св. Иван Рилски“ д-р Дечо Дечев. „В случая медицината е създала метод, който значително удължава живота на хора с този тип рак. България има уникалният шанс да бъде център на целия Балкански полуостров, в който този метод може да се приложи. Въпреки уверенията на здравното министерство, че проектът ще бъде изцяло финансиран, това не е факт. Така в момента ние имаме голяма част от апаратурата, имаме обучен персонал, но не можем да започнем да прилагаме терапията, тъй като ни липсва още половин милион, обещани от здравното министерство“, изтъкна д-р Дечев.
Здравното: Нямаме пари
Проектът за изграждане на центъра е на стойност около 800 хиляди лева и е стартирал през 2013 г. От държавата са осигурени 300 хил. лева, които са почти изцяло усвоени и е купена част от апаратурата. Останалите средства в размер на около 500 хил.лв. не могат да бъдат осигурени до края на 2014 г. и по тази причина завършването на центъра се очаква да стане през следващата година, обясниха за „Телеграф“ от Министерство на здравеопазването. От там допълват, че това е свързано с осигуряване на липсващия финансов ресурс. Възможността за финансиране със собствени средства на УМБАЛ "Св. Иван Рилски" е минимална с оглед наличие на други приоритети на болницата, както и очакваното недофинансиране на лечебната дейност от страна на НЗОК. В случай че се намерят средства от държавния бюджет, проектът ще бъде завършен и лечението на пациенти с диагноза мултиформен глиобластом ще бъде възможно и в България, допълват от МЗ.
Материалът е публикуван във в-к "Телеграф"
Диагноза
Всяка година около 300 българи разбират, че са болни от смъртоносната болест мултиформен глиобластом. 8% от заболелите са деца. За съжаление средната преживяемост след поставянето на диагнозата е осем месец и то въпреки прилаганото стандартно лечение - отстраняване на тумора, радио- и химиотерапия. На фона на мрачната статистика, методът на специфична имунотерапия дава шанс за живот за още 4-5 години. В Белгия, където най-вече се прилага терапията, дори има описан случай на пациент, живял 7 години след ваксината.
Терапия
Методът на специфичната имунотерапия всъщност действа на принципа на индивидуална ваксина - биологичен материал, взет от самия болен, се обработва конкретно за същия пациент и впоследствие му се прилага под формата на инжекция. „Основният принцип на метода е да се вземе част от тумора и тя да бъде смесена с т. нар. антиген представящи дендритни клетки, тоест клетките на имунната система, които показват вредното и чуждото на другите клетки, за да могат те да го унищожат“, обясни пред „Телеграф“ имунологът д-р Доброслав Кюркчиев. „На практика ние взимаме клетки от кръвта, където няма рак, подаваме им част от тумора и след това ги връщаме, за да могат те да „покажат“ на имунната система как да унищожат остатъчния тумор“, разясни той. По този начин, болни, на които им остават няколко месеца живот, могат да живеят още години. „Може да изглежда нищо, но 5 или 7 години живот на фона на осем месеца всъщност е много за болните и техните близки“, коментира специалистът. Нещо повече, посочи той, с тази терапия се ограничава до минимум появата на рецидив на заболяването.
Белгия
Уникалният метод е създадена от белгийския професор Стефан Ван Гол, завеждащ Лаборатория по експериментална и клинична имунология в Католическия университет в белгийския град Льовен. Към момента, освен в Белгия, терапията се прилага успешно в Германия, Швеция, САЩ и Япония. Здравните системи на повечето държави поемат лечението и то е безплатно за болните, живеещи там У нас обаче не само, че методът не се поема от НЗОК, но не се и прилага никъде. Така болните от най-страшния рак на мозъка, са принудени да пътуват в чужбина и да теглят големи кредити, за да може да се подложат на лечението.
Център
На практика се оказва, че всъщност страната ни би могла да прилага успешно терапията и у нас, като това би струвало в пъти по-евтино. Още преди година трябваше да е факт центърът за специфична имунотерапия към университетската болница „Св. Иван Рилски“. През 2013 г. лечебното заведение кандидатства пред здравното министерство за одобрение на проекта на стойност 800 000 лв. До момента обаче здравното министерство е отпуснало едва 300 000 лв, с които е закупена част от апаратурата. Осигурен е т. нар. флоуцитометър, който служи за определяне на вида и състоянието на клетките. Закупена е и нова центрофуга за обработване на клетките – всички тези дейности са необходими за създаването на ваксината. „Основно условие за работата на специалистите обаче е обособяването на стерилен бокс, който да отговаря на всички изисквания“, посочи д-р Кюркчиев. Лекарите са с вързани ръце и без апаратурата за левкафереза, който също е необходим за обработката на клетките и получаването на ваксината. Тя обаче също все още не е закупена.
Пречка
„Този все още неосъществен център е едно живо доказателство за това как вместо здравеопазването да помага на медицината, то й пречи“, коментира пред „Телеграф“ директорът на УМБАЛ „Св. Иван Рилски“ д-р Дечо Дечев. „В случая медицината е създала метод, който значително удължава живота на хора с този тип рак. България има уникалният шанс да бъде център на целия Балкански полуостров, в който този метод може да се приложи. Въпреки уверенията на здравното министерство, че проектът ще бъде изцяло финансиран, това не е факт. Така в момента ние имаме голяма част от апаратурата, имаме обучен персонал, но не можем да започнем да прилагаме терапията, тъй като ни липсва още половин милион, обещани от здравното министерство“, изтъкна д-р Дечев.
Здравното: Нямаме пари
Проектът за изграждане на центъра е на стойност около 800 хиляди лева и е стартирал през 2013 г. От държавата са осигурени 300 хил. лева, които са почти изцяло усвоени и е купена част от апаратурата. Останалите средства в размер на около 500 хил.лв. не могат да бъдат осигурени до края на 2014 г. и по тази причина завършването на центъра се очаква да стане през следващата година, обясниха за „Телеграф“ от Министерство на здравеопазването. От там допълват, че това е свързано с осигуряване на липсващия финансов ресурс. Възможността за финансиране със собствени средства на УМБАЛ "Св. Иван Рилски" е минимална с оглед наличие на други приоритети на болницата, както и очакваното недофинансиране на лечебната дейност от страна на НЗОК. В случай че се намерят средства от държавния бюджет, проектът ще бъде завършен и лечението на пациенти с диагноза мултиформен глиобластом ще бъде възможно и в България, допълват от МЗ.
Материалът е публикуван във в-к "Телеграф"
четвъртък, 18 септември 2014 г.
По-трудно е да си лекар у нас, отколкото да оцеляваш в Камбоджа
Д-р Найденов, кое е по-трудно - да си лекар в България или участник в игра на оцеляване в Камбоджа?
Според мен да си лекар в България е значително по-трудно, защото това е реалният живот. Малко или много през месеците в Камбоджа се откъсваш от действителността и се вписваш в съвсем друг живот, който обаче има ясни правила. Друга тема е, че там естеството на предизвикателствата е предимно от физически характер.
Кое предизвика един лекар с толкова тежка специалност като неврохирургията, да се впусне в борба за оцеляване, макар и под формата на тв игра?
Когато човек има цел, тя може да бъде постигната по няколко различни начина, и някои от тях на пръв поглед изглеждат доста странни, но са за предпочитане. Моето участие в Survivor цели да придаде необходимата гласност на една кауза, реализирането на която може да помогне на хора в тежко здравословно положение. Тя е в основата на решението ми да взема участие в този формат. Става въпрос за събирането на средства за изграждане на центъра за специфична имунотерапия на първични злокачествени мозъчни тумори. Още при влизането си в предаването, обявих, че ако спечеля, ще даря сумата за тази цел. От друга страна исках да се даде повече гласност за това заболяване, така че хората да разпознават пациентите, да не са им чужди, и така всички ние заедно да направим нещо смислено за тях.
За създаването на този център се говори от години. Защо той все още не е факт?
Всички сме наясно, че здравеопазването в България не осигурява всичко необходимо за пациентите. Болните със злокачествен тумор на мозъка не правят изключение. Някои от стандартите методи на лечение са достъпни и се прилагат ефективно у нас. Други обаче, които са авангардни и модерни, като методът на специфичната имунотерапия, все още не са добре познати, въпреки че е разработен като идейна концепция преди повече от 20 години. В момента той е достигнал необходимата доказателствена стойност, заради което здравноосигурителните институции в Белгия и Германия поемат необходимите разходи. Имахме доста големи резултати в борбата за това България да е първата страна от Източна Европа, в която да се изгради подобен център. В тази връзка 2012 година беше една от най-силните години – тогава средствата за изграждането му бяха включени в капиталовите разходи за 2013 година, общата сума за проекта беше 800 000 лв. В крайна сметка след политическите промени, които настъпиха скоро след това, се отпуснаха едва 300 000 лв, които бяха използвани за купуване на апаратура. За съжаление в момента тя стои, без да се използва пълноценно, защото няма помещение, в което да се монтира. Така че ние в момента имаме недостиг от половин милион.
Какво точно представлява този метод и всъщност за ваксина ли става въпрос?
Методът на специфичната имунотерапия всъщност помага на тялото да намери пътя към овладяването на проблема за да се постигане по-дълга ремисия, отколкото е възможно със стандартните методи на лечение каквито са радио- и химиотерапията, с които средната преживяемост на българските пациенти е осем месеца. Относно това дали можем да определим метода за ваксина – за разлика от стандартното възприятие на хората за ваксина – тоест, за нещо, което се прилага за профилактика, тук става въпрос за т. нар. терапевтична ваксина, прилагаща се вече в хода на заболяването. При него биологична проба от тумора на болния се обработва в лабораторни условия по специален начин. Полученият краен материал представлява суспензия от имуно-компетентни клетки, разпознаващи и специфично унищожаващи остатъчния тумор. С това лечение между 30 и 50% от пациентите живеят над две години. Като цяло тенденцията в световната онкология е заболявания, които водят до смърт в кратки срокове, да бъдат превърнати в хронични. Надявам се този център да стане факт и държавата да поеме изцяло помощта за тези хора, така че те да имат възможност за достъп до това европейско здравеопазване, в търсене на което много от тях бягат в чужбина.
Вие сте и в основата на наскоро създаденото движение „Млади лекари за ново здравеопазване“. Какво очаквате да постигнете чрез него?
Няма как на човек да не му стане тъжно, като се вгледа в обществото у нас, част от което включва и сферата на здравеопазването. В последните 25 години е имаме пример за непоследователна политика, отиваме все по-надолу и качеството на здравеопазването спада. Причините за това са много, като на първо място е липсата на достатъчно средства, както и нерационалното им изразходване. Като че ли вместо политиката да е средство, което служи на медицината, у нас системата на здравеопазването стана маша в ръцете на политиката. Най-страшното от всичко това, което е всеизвестен факт, е че кадрите в системате остро се изчерпват. Затова и ние се фокусирахме най-вече върху този проблем – цифрите говорят сами за себе си – 96% от лекарите от момента на своето завършване до придобиване на специалност, изразяват готовност да напуснат страната.
Че здравеопазването ни е хронично болно се знае от всеки. Какво според вас конкретно трябва да се случи, за да се променят нещата в по-светла посока?
България не е първата страна с подобни проблеми. Страни от Централна Европа като Полша например са имали абсолютни същите затруднения, най-вече с кадрите, защото Германия, към която се насочват основно младите лекари, е гранична държава за тях. В момента обаче тенденцията е изцяло обърната. За съжаление България и Румъния остават последните страни, които са донори на лекари за останалата част от ЕС. Иначе мерките не са твърде много –финансовата част е основна, за съжаление. На първо място увеличаване на приходите от здравни вноски чрез завишаване на процента, който се отделя от работната заплата, както и поемане на пълния размер на вноската от държавата за лицата, които тя осигурява. Освен това има огромен брой неосигурени, които държавата продължава да толерира. Категорично трябва да се сложи край на монопола на здравната каса, която налага едностранен диктат върху лечебните заведения, същевременно никой не контролира самата каса. Трябва да се оптимизира и разходната част в системата, да се заложи повече на методи, които са доказали своята ефективност. В момента нашата здравна система на практика е събрала най-лошото от няколкото възможни модела.
Какво би спряло бъдещите лекари на България да предпочетат друга държава, в която да практикуват наученото тук?
За съжаление много от тези млади колеги са абсолютно наясно с проблемите на бранша у нас, дали са си сметка защо ще учат именно това и след като завършат в България, съвсем планирано заминават в чужбина. В момента има огромен вакуум за медицински кадри в Западна Европа и тази тенденция надали ще се промени в близките години. Като цяло обществата стават все по-консуматорски и все по-малко млади хора са готови да жертват огромна част от живота си, за да работят нещо, което е така трудно. В този смисъл България, заедно със страни извън Европейския съюз, ще продължи да бъде донор за запълване на този вакуум. Така че, за да запазим лекарите тук, най-вече младите, трябва да им предложим рязка, бърза промяна, която да се случи независимо кой е начело на изпълнителната власт у нас.
Вие лично обмислял ли сте да напуснете България?
Непрекъснато получавам оферти, които ме карат да се замисля. Пример за това колко фрапиращи са разликите между оценяването на труда тук и на Запад е, че годишната ми заплата в Белгия се очаква да бъде 120 000 евро, както и да го смятам, това е приблизително 20 пъти повече от възнаграждението ми тук. Съвсем друга тема е че там попадаш в една добре сработена машина, функционираща по часовников механизъм, както и че не се сблъскваш с едно озверяло срещу лекарското съсловие общество, както за съжаление се случва у нас. Въпреки това за момента съм взел решение да остана тук.
Интервюто е публикувано във в-к "Телеграф"
Според мен да си лекар в България е значително по-трудно, защото това е реалният живот. Малко или много през месеците в Камбоджа се откъсваш от действителността и се вписваш в съвсем друг живот, който обаче има ясни правила. Друга тема е, че там естеството на предизвикателствата е предимно от физически характер.
Кое предизвика един лекар с толкова тежка специалност като неврохирургията, да се впусне в борба за оцеляване, макар и под формата на тв игра?
Когато човек има цел, тя може да бъде постигната по няколко различни начина, и някои от тях на пръв поглед изглеждат доста странни, но са за предпочитане. Моето участие в Survivor цели да придаде необходимата гласност на една кауза, реализирането на която може да помогне на хора в тежко здравословно положение. Тя е в основата на решението ми да взема участие в този формат. Става въпрос за събирането на средства за изграждане на центъра за специфична имунотерапия на първични злокачествени мозъчни тумори. Още при влизането си в предаването, обявих, че ако спечеля, ще даря сумата за тази цел. От друга страна исках да се даде повече гласност за това заболяване, така че хората да разпознават пациентите, да не са им чужди, и така всички ние заедно да направим нещо смислено за тях.
За създаването на този център се говори от години. Защо той все още не е факт?
Всички сме наясно, че здравеопазването в България не осигурява всичко необходимо за пациентите. Болните със злокачествен тумор на мозъка не правят изключение. Някои от стандартите методи на лечение са достъпни и се прилагат ефективно у нас. Други обаче, които са авангардни и модерни, като методът на специфичната имунотерапия, все още не са добре познати, въпреки че е разработен като идейна концепция преди повече от 20 години. В момента той е достигнал необходимата доказателствена стойност, заради което здравноосигурителните институции в Белгия и Германия поемат необходимите разходи. Имахме доста големи резултати в борбата за това България да е първата страна от Източна Европа, в която да се изгради подобен център. В тази връзка 2012 година беше една от най-силните години – тогава средствата за изграждането му бяха включени в капиталовите разходи за 2013 година, общата сума за проекта беше 800 000 лв. В крайна сметка след политическите промени, които настъпиха скоро след това, се отпуснаха едва 300 000 лв, които бяха използвани за купуване на апаратура. За съжаление в момента тя стои, без да се използва пълноценно, защото няма помещение, в което да се монтира. Така че ние в момента имаме недостиг от половин милион.
Какво точно представлява този метод и всъщност за ваксина ли става въпрос?
Методът на специфичната имунотерапия всъщност помага на тялото да намери пътя към овладяването на проблема за да се постигане по-дълга ремисия, отколкото е възможно със стандартните методи на лечение каквито са радио- и химиотерапията, с които средната преживяемост на българските пациенти е осем месеца. Относно това дали можем да определим метода за ваксина – за разлика от стандартното възприятие на хората за ваксина – тоест, за нещо, което се прилага за профилактика, тук става въпрос за т. нар. терапевтична ваксина, прилагаща се вече в хода на заболяването. При него биологична проба от тумора на болния се обработва в лабораторни условия по специален начин. Полученият краен материал представлява суспензия от имуно-компетентни клетки, разпознаващи и специфично унищожаващи остатъчния тумор. С това лечение между 30 и 50% от пациентите живеят над две години. Като цяло тенденцията в световната онкология е заболявания, които водят до смърт в кратки срокове, да бъдат превърнати в хронични. Надявам се този център да стане факт и държавата да поеме изцяло помощта за тези хора, така че те да имат възможност за достъп до това европейско здравеопазване, в търсене на което много от тях бягат в чужбина.
Вие сте и в основата на наскоро създаденото движение „Млади лекари за ново здравеопазване“. Какво очаквате да постигнете чрез него?
Няма как на човек да не му стане тъжно, като се вгледа в обществото у нас, част от което включва и сферата на здравеопазването. В последните 25 години е имаме пример за непоследователна политика, отиваме все по-надолу и качеството на здравеопазването спада. Причините за това са много, като на първо място е липсата на достатъчно средства, както и нерационалното им изразходване. Като че ли вместо политиката да е средство, което служи на медицината, у нас системата на здравеопазването стана маша в ръцете на политиката. Най-страшното от всичко това, което е всеизвестен факт, е че кадрите в системате остро се изчерпват. Затова и ние се фокусирахме най-вече върху този проблем – цифрите говорят сами за себе си – 96% от лекарите от момента на своето завършване до придобиване на специалност, изразяват готовност да напуснат страната.
Че здравеопазването ни е хронично болно се знае от всеки. Какво според вас конкретно трябва да се случи, за да се променят нещата в по-светла посока?
България не е първата страна с подобни проблеми. Страни от Централна Европа като Полша например са имали абсолютни същите затруднения, най-вече с кадрите, защото Германия, към която се насочват основно младите лекари, е гранична държава за тях. В момента обаче тенденцията е изцяло обърната. За съжаление България и Румъния остават последните страни, които са донори на лекари за останалата част от ЕС. Иначе мерките не са твърде много –финансовата част е основна, за съжаление. На първо място увеличаване на приходите от здравни вноски чрез завишаване на процента, който се отделя от работната заплата, както и поемане на пълния размер на вноската от държавата за лицата, които тя осигурява. Освен това има огромен брой неосигурени, които държавата продължава да толерира. Категорично трябва да се сложи край на монопола на здравната каса, която налага едностранен диктат върху лечебните заведения, същевременно никой не контролира самата каса. Трябва да се оптимизира и разходната част в системата, да се заложи повече на методи, които са доказали своята ефективност. В момента нашата здравна система на практика е събрала най-лошото от няколкото възможни модела.
Какво би спряло бъдещите лекари на България да предпочетат друга държава, в която да практикуват наученото тук?
За съжаление много от тези млади колеги са абсолютно наясно с проблемите на бранша у нас, дали са си сметка защо ще учат именно това и след като завършат в България, съвсем планирано заминават в чужбина. В момента има огромен вакуум за медицински кадри в Западна Европа и тази тенденция надали ще се промени в близките години. Като цяло обществата стават все по-консуматорски и все по-малко млади хора са готови да жертват огромна част от живота си, за да работят нещо, което е така трудно. В този смисъл България, заедно със страни извън Европейския съюз, ще продължи да бъде донор за запълване на този вакуум. Така че, за да запазим лекарите тук, най-вече младите, трябва да им предложим рязка, бърза промяна, която да се случи независимо кой е начело на изпълнителната власт у нас.
Вие лично обмислял ли сте да напуснете България?
Непрекъснато получавам оферти, които ме карат да се замисля. Пример за това колко фрапиращи са разликите между оценяването на труда тук и на Запад е, че годишната ми заплата в Белгия се очаква да бъде 120 000 евро, както и да го смятам, това е приблизително 20 пъти повече от възнаграждението ми тук. Съвсем друга тема е че там попадаш в една добре сработена машина, функционираща по часовников механизъм, както и че не се сблъскваш с едно озверяло срещу лекарското съсловие общество, както за съжаление се случва у нас. Въпреки това за момента съм взел решение да остана тук.
Интервюто е публикувано във в-к "Телеграф"
понеделник, 1 септември 2014 г.
800 грама човечност
Всички мъртвородени деца или бебета, родени с тегло под 800 грама, които не са успели да оцелеят три дни след раждането си, ще бъдат определяни за биологичен отпадък и изгаряни. Опечалените им родители не биха могли да погребат децата си, защото те нямат право на акт на раждане и на смъртен акт. Черната практика продължава от години у нас, но съвсем наскоро беше „бетонирана“ с нова наредба, приета в последните дни от мандата на ексздравния министър д-р Таня Андреева. Така още десетки мъртви деца ще влязат в графата „биологичен отпадък“ и чиновници ще определят границата на човечността. У нас тя започва някъде към 800-ия грам.

Наредба
В края на юли беше обнародвана новата наредба за утвърждаване на медицински стандарт „Акушерство и гинекология“. Документът завишава критериите за завършване на бременността чрез „раждане“, като понятието вече ще се отнася за плод с телесно тегло над 800 грама и навършени 26 гестационни седмици от бременността. За да се водят „родени“ бебета под 800 грама, те трябва да оцелеят три дни. Според досегашната наредба критериите едно бебе да бъде смятано за живородено бяха следните - признаци на кръвна циркулация, тегло над 600 грама и/или навършени 22 гестационни седмици. Ако те бяха изпълнени, детето получаваше акт за раждане и ЕГН. Ако нещата се развиеха фатално и детето починеше, родителите можеха да изискат и смъртен акт, с който да погребат или кремират рожбата си. С разписаните и приети промени обаче бебе, родено с тегло под 800 грама и преди навършени 26 г.с., не се счита за живородено, ако то не е оцеляло три дни. Така на практика пред закона бебето не е съществувало никога и съответно родителите му не се получават никакви документи. Друга промяна, залегнала в новия документ, е отпадането на критерия „жизнеспособност“. В предната наредба фигурираше текст, според който „потенциална жизнеспособност" е теоретична способност на плода да води извънутробен живот“, ако при преждевременно раждане за него се полагат високоспециализирани неонатологични грижи в пълен обем. В новата наредба обаче тази дефиниция изобщо не фигурира.
Майки
Новите изисквания в стандарта предизвикаха гнева на стотици родители. „С новата наредба има много проблеми, най-големият от които е завишаването на критериите“, коментира д-р Бояна Петкова, основател на фондация "Макове за Мери“. Организацията оказва помощ на родители, преживели тежката загуба, и се бори за законодателни промени, които да им дадат право да се сбогуват с децата си. От там настояват за изменения в Закона за гражданската регистрация, които да позволят това. „На практика с новата наредба много родители, загубили детето си, не биха могли да го погребат или кремират, защото то ще се води абортен плод, а не човешко същество“, коментира д-р Петкова. Тя допълни, че променената наредба създава и огромно поле за спекулации. „И сега много родители се терзаят дали децата им в действителност са починали и какво се е случило с тях, а с новите критерии подобни притеснения ще се задълбочат“, посочи тя.
Икономия
В обширен коментар в сайта на организацията Бояна, която също е загубила дете, предполага и че зад завишаването на критериите в наредбата стоят и чисто икономически интереси. Тя припомня, че неонатологичните клинични пътеки са сред най-високо дотираните в педиатрията и дава пример с медикамента сърфактант, който се прилага на почти всички недоносени бебета с тегло под 1500 грама с цел „разгъване” на белите дробове. Само един флакон от него е на стойност около 1200 лв. „Тази нормативна уредба създава несигурност в обществото и поражда съмнения – независимо оправдани ли са те или не“, категорична е още д-р Петкова, допълвайки, че не е редно възможността за злоупотреба с човешкия живот, дори и хипотетична, да бъде нормативно регламентирана. Друга причина за промяната според може да бъде желанието да се подобрят показателите за неонатална смъртност, според които сме на едно от челните места в ЕС. Тъй като бебетата, които не преживяват до третото денонощие след раждането, ще бъдат отразявани като "абортен плод", а не като починали деца, се очаква тези показатели драстично да се подобрят.
Моето бебе
„Докато лежах на количката в болничния коридор, помолих една минаваща акушерка да ми я донесе”, разказва една от жените, загубили рожбата си, пожелала анонимност. „Нищо, че е мъртва, аз имах огромна нужда да я гушна, да я прилаская. Толкова време чаках да се срещнем, че сега не можех да я пусна да си отиде, без да сме се запознали. Акушерката каза, че бебето вече е долу в хладилника, но ще види какво може да се направи. След още половин час на количката помолих дежурната лекарка. Тя категорично ми отказа. Била съм прекалено разстроена. Няколко акушерки и санитарки минаха да ме „успокоят“, че ще си имам други бебета. Но аз не исках друго в този момент, исках това бебе. Поне за малко. Не се случи. На следващия ден ми обясниха, че бебето е пратено за аутопсия и няма никакъв начин да ми го дадат, дори за малко. Казах си нищо, след това ще си я взема, за да я погреба, както е редно да изпратиш близък човек. Но когато попитах какъв е редът, разбрах, че и това няма как да стане. Щом бебето се води мъртвородено и няма акт за раждане, не може да му се издаде и смъртен акт. А без смъртен акт не мога да го погреба. За властите тя е просто биологичен отпадък и толкова. Опитах чрез разни познати, но отново ударих на камък. Отпадък. Не просто моето мъртво бебе, а някакъв боклук. Накрая се отказах, не бях в състояние да се боря със системата”....
От здравното министерство коментираха казуса с обяснението, че медицинският стандарт не е нормативният акт, който определя възможностите за погребение на мъртвородени деца или абортирани плодове. Този проблем може да се реши с промяна в Закона за гражданската регистрация, в който се предвижда гражданска регистрация само на живородените деца. Мъртвородените се съобщават в ЕСГРАОН, но не получават ЕГН, което възпрепятства да бъдат погребани, обясниха от МЗ. От там бяха категорични, че изискванията в новата наредба не променят медицинското поведение и прилагането на медицински грижи по отношение на преждевременно настъпили раждания или аборти. Променят се само медицинските критерии, при които се прави гражданската регистрация на децата. Няма случаи, при които да се изваждат деца от кувьозите преди да е необходимо, независимо от теглото и гестационната възраст, уверяват още от МЗ. Според сметките на ведомството родените бебета под 800 гр са незначителен брой, като голяма част от тях са мъртвородени или трудно преживяват въпреки интензивното лечение, което се прилага. Те са родени предимно в 23-24 г.с., с изключителна незрялост на всички органи и системи, с висок риск за увреждане на централната нервна система, очите и белите дробове, поради незавършеното анатомично развитие на тези важни органи. Това е една от причините за високата смъртност и евентуалната тежка заболеваемост на преживялите.
Над 300 бебета в „черната” графа
Над 300 бебета попадат в категорията биологичен отпадък според новата наредба. От справка на здравното министерство става ясно, че мъртвородените дечица през изминалата година у нас са 338. От тях най-много са тези с тегло под килограм – 107. Недоносените бебета, тоест тези с тегло между 2 500 и 2 000 грама, са 64.
Материалът е публикуван с леки корекции във в-к „Телеграф”.

Наредба
В края на юли беше обнародвана новата наредба за утвърждаване на медицински стандарт „Акушерство и гинекология“. Документът завишава критериите за завършване на бременността чрез „раждане“, като понятието вече ще се отнася за плод с телесно тегло над 800 грама и навършени 26 гестационни седмици от бременността. За да се водят „родени“ бебета под 800 грама, те трябва да оцелеят три дни. Според досегашната наредба критериите едно бебе да бъде смятано за живородено бяха следните - признаци на кръвна циркулация, тегло над 600 грама и/или навършени 22 гестационни седмици. Ако те бяха изпълнени, детето получаваше акт за раждане и ЕГН. Ако нещата се развиеха фатално и детето починеше, родителите можеха да изискат и смъртен акт, с който да погребат или кремират рожбата си. С разписаните и приети промени обаче бебе, родено с тегло под 800 грама и преди навършени 26 г.с., не се счита за живородено, ако то не е оцеляло три дни. Така на практика пред закона бебето не е съществувало никога и съответно родителите му не се получават никакви документи. Друга промяна, залегнала в новия документ, е отпадането на критерия „жизнеспособност“. В предната наредба фигурираше текст, според който „потенциална жизнеспособност" е теоретична способност на плода да води извънутробен живот“, ако при преждевременно раждане за него се полагат високоспециализирани неонатологични грижи в пълен обем. В новата наредба обаче тази дефиниция изобщо не фигурира.
Майки
Новите изисквания в стандарта предизвикаха гнева на стотици родители. „С новата наредба има много проблеми, най-големият от които е завишаването на критериите“, коментира д-р Бояна Петкова, основател на фондация "Макове за Мери“. Организацията оказва помощ на родители, преживели тежката загуба, и се бори за законодателни промени, които да им дадат право да се сбогуват с децата си. От там настояват за изменения в Закона за гражданската регистрация, които да позволят това. „На практика с новата наредба много родители, загубили детето си, не биха могли да го погребат или кремират, защото то ще се води абортен плод, а не човешко същество“, коментира д-р Петкова. Тя допълни, че променената наредба създава и огромно поле за спекулации. „И сега много родители се терзаят дали децата им в действителност са починали и какво се е случило с тях, а с новите критерии подобни притеснения ще се задълбочат“, посочи тя.
Икономия
В обширен коментар в сайта на организацията Бояна, която също е загубила дете, предполага и че зад завишаването на критериите в наредбата стоят и чисто икономически интереси. Тя припомня, че неонатологичните клинични пътеки са сред най-високо дотираните в педиатрията и дава пример с медикамента сърфактант, който се прилага на почти всички недоносени бебета с тегло под 1500 грама с цел „разгъване” на белите дробове. Само един флакон от него е на стойност около 1200 лв. „Тази нормативна уредба създава несигурност в обществото и поражда съмнения – независимо оправдани ли са те или не“, категорична е още д-р Петкова, допълвайки, че не е редно възможността за злоупотреба с човешкия живот, дори и хипотетична, да бъде нормативно регламентирана. Друга причина за промяната според може да бъде желанието да се подобрят показателите за неонатална смъртност, според които сме на едно от челните места в ЕС. Тъй като бебетата, които не преживяват до третото денонощие след раждането, ще бъдат отразявани като "абортен плод", а не като починали деца, се очаква тези показатели драстично да се подобрят.
Моето бебе
„Докато лежах на количката в болничния коридор, помолих една минаваща акушерка да ми я донесе”, разказва една от жените, загубили рожбата си, пожелала анонимност. „Нищо, че е мъртва, аз имах огромна нужда да я гушна, да я прилаская. Толкова време чаках да се срещнем, че сега не можех да я пусна да си отиде, без да сме се запознали. Акушерката каза, че бебето вече е долу в хладилника, но ще види какво може да се направи. След още половин час на количката помолих дежурната лекарка. Тя категорично ми отказа. Била съм прекалено разстроена. Няколко акушерки и санитарки минаха да ме „успокоят“, че ще си имам други бебета. Но аз не исках друго в този момент, исках това бебе. Поне за малко. Не се случи. На следващия ден ми обясниха, че бебето е пратено за аутопсия и няма никакъв начин да ми го дадат, дори за малко. Казах си нищо, след това ще си я взема, за да я погреба, както е редно да изпратиш близък човек. Но когато попитах какъв е редът, разбрах, че и това няма как да стане. Щом бебето се води мъртвородено и няма акт за раждане, не може да му се издаде и смъртен акт. А без смъртен акт не мога да го погреба. За властите тя е просто биологичен отпадък и толкова. Опитах чрез разни познати, но отново ударих на камък. Отпадък. Не просто моето мъртво бебе, а някакъв боклук. Накрая се отказах, не бях в състояние да се боря със системата”....
От здравното министерство коментираха казуса с обяснението, че медицинският стандарт не е нормативният акт, който определя възможностите за погребение на мъртвородени деца или абортирани плодове. Този проблем може да се реши с промяна в Закона за гражданската регистрация, в който се предвижда гражданска регистрация само на живородените деца. Мъртвородените се съобщават в ЕСГРАОН, но не получават ЕГН, което възпрепятства да бъдат погребани, обясниха от МЗ. От там бяха категорични, че изискванията в новата наредба не променят медицинското поведение и прилагането на медицински грижи по отношение на преждевременно настъпили раждания или аборти. Променят се само медицинските критерии, при които се прави гражданската регистрация на децата. Няма случаи, при които да се изваждат деца от кувьозите преди да е необходимо, независимо от теглото и гестационната възраст, уверяват още от МЗ. Според сметките на ведомството родените бебета под 800 гр са незначителен брой, като голяма част от тях са мъртвородени или трудно преживяват въпреки интензивното лечение, което се прилага. Те са родени предимно в 23-24 г.с., с изключителна незрялост на всички органи и системи, с висок риск за увреждане на централната нервна система, очите и белите дробове, поради незавършеното анатомично развитие на тези важни органи. Това е една от причините за високата смъртност и евентуалната тежка заболеваемост на преживялите.
Над 300 бебета в „черната” графа
Над 300 бебета попадат в категорията биологичен отпадък според новата наредба. От справка на здравното министерство става ясно, че мъртвородените дечица през изминалата година у нас са 338. От тях най-много са тези с тегло под килограм – 107. Недоносените бебета, тоест тези с тегло между 2 500 и 2 000 грама, са 64.
Материалът е публикуван с леки корекции във в-к „Телеграф”.
четвъртък, 7 август 2014 г.
Трансплантацията ме спаси от затвора на болестта
10 години, два месеца и 16 дни. Точно толкова е „сметката“ от живота на художника Димитър Анастасов, през която той е чакал за трансплантация на бъбрек. Срещам се с него в Националната галерия за чуждестранно изкуство, където между картини, пластики и рамки започваме тежкия разговор за дългогодишната борба на твореца. Борба за живот, но и борба за съхраняване на нещо повече от тялото.
„Наследство“
Диагнозата на Димитър е поликистоза на бъбреците. „Подарък по наследство“ - би се пошегувал някой с по-цинично отношение към изненадите, които е скатала съдбата за всеки. От фамилното заболяване страда и сестрата на Димитър, която за разлика от него все още не е имала късмета да бъде трансплантирана. Рискови да отключат заболяването са и дъщерята на художника, както и неговите племенници. „Ще се борим и за тях, нямаме право да не го направим“, категоричен е Димитър и започва разказа на своя живот. Разказ, за чийто главен „актьор“ си казваш, че е повече от герой. Но и разказ на един обикновен български художник, обиколил половин свят в търсене на... бъбрек. Болест
„През 1998 година спря функцията на единия ми бъбрек“, започва Димитър. „Тогава попитах в диспансера по трансплантация дали има възможност на мястото на неработещия бъбрек да се трансплантира здрав. Още тогава тенденцията при мен беше, че скоро и другият ще спре, както и стана“, продължава художникът. Отговорът, който тогава дават на Димитър, е че „практиката“ в България е болен в неговото състояние първоначално да премине на хемодиализа и едва след година-две да кандидатства за трансплантация. „На практика от началото на 2003 година бях включен на хемодиализа. Това не беше неочаквано за мен, но се надявах да се отложи във времето. За съжаление след отказването и на втория бъбрек трябваше да бъда включен на диализа“, посочва още Димитър. От тогава започва и дългогодишното чакане за трансплантация. Художникът преминава през датите, писмата, имената на хората със завидна памет. „Септември 2004 година, когато беше създадена Агенцията за трансплантации, дарих изложба за откриването й. Тогава говорих с първия й директор и го питах дали имам някакъв шанс за трансплантация тук. Той обаче ми каза директно – ако имам възможност, да търся начини за чужбина, както и че в близките десет години трансплантациите няма да се развият в България“, допълва Димитър.
Чужбина
До ден днешен художникът пази изрезка от вестник, в която е имало статия за фондация, основана от съпругата на американския абстракционист Джаксън Полък. Организацията финансира лечението на артисти с тежки заболявания от цял свят. „През септември 2004 г. кандидатствах с помощта на колеги от галерията и ми беше отпусната сума в размер на 30 000 долара. През това време вече бях влязъл в контакт в клиника в САЩ, където се надявах да стане операцията. За съжаление офертата, която изпратиха от там, беше в размер на 150 000 долара и средствата бяха недостатъчни“, продължава художникът. Споделя, че е кандидатствал и за трансплантация в Санкт Петербург, но след негативни отзиви на пациенти, преживели операция там, се отказва от този вариант.
Пакистан
Спасението за онзи етап от живота на Димитър се оказва Пакистан. „Намерих канал и за една седмица подготвих документите си. Тогава търговията с органи там беше легална. Цяла Саудитска Арабия си изпращаха бъбречно болните в болниците в Пакистан“, разказва графикът. В неговия случай – донор се оказва 20-годишният Бабар Мамаяд. „Всъщност, подобна търговия е широко разпространена там. Много често някой член на бедно семейство се жертва и продава свой орган, за да спаси роднините си от мизерията“, разказва той.„Заминахме четирима българи, за щастие при останалите трима нямаше проблем, но аз отхвърлих бъбрека“, продължава историята. Причината – и при изследванията, както тук, така и в Пакистан, не са били открити запушванията на основните вени и артерии, които кръвоснабдяват долната част на тялото на Димитър. „Оказа се, че тези съдове са били запушени над 80%“, уточнява той. След неуспешната трансплантация, пътуването към дома се оказва не по-леко за художника. Самолетът му преминава над Ирак в разгара на военните действия там. „Тогава бяха бомбардировките, полетът беше кошмарен“, спомня си Димитър. Кошмарът за художника обаче продължава и на родна почва, когато състоянието му се влошава сериозно.
Изгонен
След като се оказва, че присаденият му бъбрек не функционира, Димитър се сблъсква и проблеми около отстраняването му. „Бях насочен към урологията на Александровска болница с мнение за спешно изваждане на бъбрека. Това беше на 24-ти декември, жена ми ме буташе с количка, защото не можех да ходя. Лекарят д-р Панчев обаче ни изгони на улицата с думите - „Нищо не мога да направя за вас, елате след Нова година“, споделя още Димитър. След спешно закарване в „Пирогов“ дни преди посрещането на Новата година, художникът все пак бива опериран. И отново започва да чака за бъбрек. През това време проблемите следват един след друг – младият пакистанец, на когото е платил, за да му даде бъбрека си, започва да го рекетира по телефона за още пари с оправдания, че се е разболял тежко след операцията. „Впоследствие разбрах, че това е лъжа, но неприятното усещане остана“, посочва Димитър.
Франция
Потокът от дати, хора и държави продължава да съпътства разказа на Димитър. За късмет, както той го определя, съдбата се оказва благосклонна и той все пак успява да получи бъбрек. Трансплантацията се случва в клиника в Тулуза, Франция. „Беше 10-ти април 2013, когато ме извикаха. Професор Ростенк ми се обади и каза да съм там още същия ден. Бяхме събрали средства от последната дарителска изложба специално за пътуването. Пристигнах на време, но... оказа се, че бъбрекът не е подходящ. На трети май ме викнаха повторно – отново не се получи. Имаше по-спешен случай от мен. И тогава професорът ми се обади, че ме иска там. Добре, че имам много приятели, помогнаха ми. От 3-ти до 23-ти май чаках в Тулуза, и... тогава се появи моят донор. Тя е била възрастна французойка. Бъбрекът ми е от 1944 година, на 70 години“, разказва още Димитър.
Втори живот
„Прероден съм. Само това мога да ви кажа. Слава Богу, засега всичко е наред – живея нормално – движа се, храня се, пия вода, колкото си искам“, продължава творецът. „Беше страшно, но сега съм жив и по-важното – чувствам се жив“, заключва Димитър, не пропускайки да каже, че три неща са го спасили – семейството, приятелите и изкуството. Тръгвам си – от една галерия и от един художник, спасил живота си.
938 българи чакат за трансплантация
938 българи чакат за трансплантация, става ясно от последната справка на Агенцията по трансплантации. Най-много са нашенците, които се надяват да получат бъбрек – 864. Следват ги чакащите за черен дроб – 42-ма болни. На този фон отказите от даряване на органи, тъкани и клетки към 9-ти юли тази година са 2 759.
„Наследство“
Диагнозата на Димитър е поликистоза на бъбреците. „Подарък по наследство“ - би се пошегувал някой с по-цинично отношение към изненадите, които е скатала съдбата за всеки. От фамилното заболяване страда и сестрата на Димитър, която за разлика от него все още не е имала късмета да бъде трансплантирана. Рискови да отключат заболяването са и дъщерята на художника, както и неговите племенници. „Ще се борим и за тях, нямаме право да не го направим“, категоричен е Димитър и започва разказа на своя живот. Разказ, за чийто главен „актьор“ си казваш, че е повече от герой. Но и разказ на един обикновен български художник, обиколил половин свят в търсене на... бъбрек. Болест
„През 1998 година спря функцията на единия ми бъбрек“, започва Димитър. „Тогава попитах в диспансера по трансплантация дали има възможност на мястото на неработещия бъбрек да се трансплантира здрав. Още тогава тенденцията при мен беше, че скоро и другият ще спре, както и стана“, продължава художникът. Отговорът, който тогава дават на Димитър, е че „практиката“ в България е болен в неговото състояние първоначално да премине на хемодиализа и едва след година-две да кандидатства за трансплантация. „На практика от началото на 2003 година бях включен на хемодиализа. Това не беше неочаквано за мен, но се надявах да се отложи във времето. За съжаление след отказването и на втория бъбрек трябваше да бъда включен на диализа“, посочва още Димитър. От тогава започва и дългогодишното чакане за трансплантация. Художникът преминава през датите, писмата, имената на хората със завидна памет. „Септември 2004 година, когато беше създадена Агенцията за трансплантации, дарих изложба за откриването й. Тогава говорих с първия й директор и го питах дали имам някакъв шанс за трансплантация тук. Той обаче ми каза директно – ако имам възможност, да търся начини за чужбина, както и че в близките десет години трансплантациите няма да се развият в България“, допълва Димитър.
Чужбина
До ден днешен художникът пази изрезка от вестник, в която е имало статия за фондация, основана от съпругата на американския абстракционист Джаксън Полък. Организацията финансира лечението на артисти с тежки заболявания от цял свят. „През септември 2004 г. кандидатствах с помощта на колеги от галерията и ми беше отпусната сума в размер на 30 000 долара. През това време вече бях влязъл в контакт в клиника в САЩ, където се надявах да стане операцията. За съжаление офертата, която изпратиха от там, беше в размер на 150 000 долара и средствата бяха недостатъчни“, продължава художникът. Споделя, че е кандидатствал и за трансплантация в Санкт Петербург, но след негативни отзиви на пациенти, преживели операция там, се отказва от този вариант.
Пакистан
Спасението за онзи етап от живота на Димитър се оказва Пакистан. „Намерих канал и за една седмица подготвих документите си. Тогава търговията с органи там беше легална. Цяла Саудитска Арабия си изпращаха бъбречно болните в болниците в Пакистан“, разказва графикът. В неговия случай – донор се оказва 20-годишният Бабар Мамаяд. „Всъщност, подобна търговия е широко разпространена там. Много често някой член на бедно семейство се жертва и продава свой орган, за да спаси роднините си от мизерията“, разказва той.„Заминахме четирима българи, за щастие при останалите трима нямаше проблем, но аз отхвърлих бъбрека“, продължава историята. Причината – и при изследванията, както тук, така и в Пакистан, не са били открити запушванията на основните вени и артерии, които кръвоснабдяват долната част на тялото на Димитър. „Оказа се, че тези съдове са били запушени над 80%“, уточнява той. След неуспешната трансплантация, пътуването към дома се оказва не по-леко за художника. Самолетът му преминава над Ирак в разгара на военните действия там. „Тогава бяха бомбардировките, полетът беше кошмарен“, спомня си Димитър. Кошмарът за художника обаче продължава и на родна почва, когато състоянието му се влошава сериозно.
Изгонен
След като се оказва, че присаденият му бъбрек не функционира, Димитър се сблъсква и проблеми около отстраняването му. „Бях насочен към урологията на Александровска болница с мнение за спешно изваждане на бъбрека. Това беше на 24-ти декември, жена ми ме буташе с количка, защото не можех да ходя. Лекарят д-р Панчев обаче ни изгони на улицата с думите - „Нищо не мога да направя за вас, елате след Нова година“, споделя още Димитър. След спешно закарване в „Пирогов“ дни преди посрещането на Новата година, художникът все пак бива опериран. И отново започва да чака за бъбрек. През това време проблемите следват един след друг – младият пакистанец, на когото е платил, за да му даде бъбрека си, започва да го рекетира по телефона за още пари с оправдания, че се е разболял тежко след операцията. „Впоследствие разбрах, че това е лъжа, но неприятното усещане остана“, посочва Димитър.
Франция
Потокът от дати, хора и държави продължава да съпътства разказа на Димитър. За късмет, както той го определя, съдбата се оказва благосклонна и той все пак успява да получи бъбрек. Трансплантацията се случва в клиника в Тулуза, Франция. „Беше 10-ти април 2013, когато ме извикаха. Професор Ростенк ми се обади и каза да съм там още същия ден. Бяхме събрали средства от последната дарителска изложба специално за пътуването. Пристигнах на време, но... оказа се, че бъбрекът не е подходящ. На трети май ме викнаха повторно – отново не се получи. Имаше по-спешен случай от мен. И тогава професорът ми се обади, че ме иска там. Добре, че имам много приятели, помогнаха ми. От 3-ти до 23-ти май чаках в Тулуза, и... тогава се появи моят донор. Тя е била възрастна французойка. Бъбрекът ми е от 1944 година, на 70 години“, разказва още Димитър.
Втори живот
„Прероден съм. Само това мога да ви кажа. Слава Богу, засега всичко е наред – живея нормално – движа се, храня се, пия вода, колкото си искам“, продължава творецът. „Беше страшно, но сега съм жив и по-важното – чувствам се жив“, заключва Димитър, не пропускайки да каже, че три неща са го спасили – семейството, приятелите и изкуството. Тръгвам си – от една галерия и от един художник, спасил живота си.
938 българи чакат за трансплантация
938 българи чакат за трансплантация, става ясно от последната справка на Агенцията по трансплантации. Най-много са нашенците, които се надяват да получат бъбрек – 864. Следват ги чакащите за черен дроб – 42-ма болни. На този фон отказите от даряване на органи, тъкани и клетки към 9-ти юли тази година са 2 759.
четвъртък, 17 юли 2014 г.
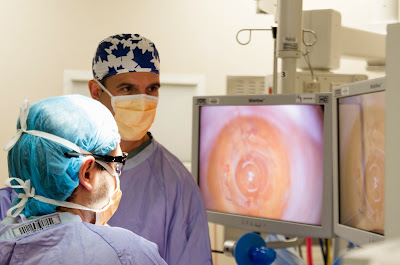
Половината от лекарските грешки са предотвратими
Интервю с хирурга д-р Теодор Грънчаров - откривателят на "черната кутия" в медицината
Д-р Грънчаров, какво точно представлява откритието ви, определено за „черна кутия“ за медицински грешки?
На практика това е компютър, който събира много данни - видео от оперативното поле, видео от операционната зала, аудио, данни от пациента като кръвно налягане, пулс, данни от софтуера на апаратурата, която използваме, и други. След това всички данни се синхронизират и влизат в един файл, който използваме чрез нашия софтуер за анализ. Устройството е подобно на черните кутии в самолетите, които спомагат при инцидент специалистите да разберат какво е довело до него и какво всъщност го е причинило – дали става въпрос за човешка или техническа грешка. При разработването му ние целяхме идентични неща - да можем да разберем какво става в операционните. Това се налага, защото хирургията е една от най-рисковите области в здравеопазването и изобщо една от най-високо рисковите професии като цяло.
Хирургията ли се оказва най-рисковата област на медицината? Има проучвания, които доказват, че в Канада всяка година 25 000 души умират следствие на лекарски грешки. В САЩ броят скача на 96 000 души годишно, като половината от случаите са от областта на хирургията и стават в операционната. Този брой е все едно един Джъмбо джет „Боинг 747“ да катастрофира всеки ден. Изследванията показват още, че половината от грешките биха били предотвратими, ако има по-голям контрол и проследяемост на самата операция.
Използвали ли сте опита на експерти, създали тази апаратура за авиацията?
Искахме да използваме данните по конструктивен начин, тоест да разберем как работим, да разберем какво можем да направим по-добре и да създадем системи за обучение, така че предотвратим грешките, за които говорим. „Черните кутии“ в самолетите спомагат много сериозно за намаляване на грешките в областта на авиацията. 2013-та година беше рекордна година по отношение на авиационната сигурност. Докато разработвахме нашата апаратура, търсихме съдействие и от канадските авиолинии. През целия процес на нашата работа, техни експерти ни показваха как работят черните кутии, как записват хиляди параметри в секунда, следят за нередности и прилагат резултатите и анализите за подобряване на сигурността на самолетите, така че да, използвахме опита им.
Колко време назад ще съхранява черната кутия в медицината записаната информация?
Засега използваме апаратурата за научни проекти. На този етап записваме, анализираме и унищожаваме видеорезултатите, на практика се съхранява само анализа на данните. Така не се пази информация конкретно с образа на лекаря или пациента от дадена манипулация с оглед на тяхната конфиденциалност.
Прилага се вече в някоя болница разработената от вас апаратура?
Да, в една от нашите операционни. Аз записвам всяка една процедура, която правя. Факт е обаче, че вече има голям интерес – получавам много обаждания от колеги от САЩ, от Южна Америка. В скоро време ще се инсталират няколко прототипа на апаратурата извън страната.
Колко време ви отне разработването на „черната кутия”?
Разработването и въвеждането на проекта ми отне около две години. Преди това трябваше да преминем през множество административни процедури, през етичните комисии и редица други звена на администрацията. Като стойност ни струваше може би около половин милиона долара, които бяха осигурени от научните фондове в Канада. Със сигурност обаче, ако тази технология се комерсиализира, цената й ще падне сериозно.
Д-р Грънчаров, следите ли проблемите в здравеопазването у нас? Преди дни ваши български колеги излязоха на пореден протест заради недостатъчните средства за болниците...
Много е тъжно това, което става в България. Факт е, че в целия свят здравеопазването става все по-скъпо. Аз не знам как може да се подобрят нещата в България, но си мисля, че подобни проблеми има и в Западна Европа. В Канада например разходите за здравеопазването са най-бързорастящите от целия бюджет. На този фон именно инициативи като тази с нашата технология биха могли да доведат до оптимизирането на разходите и да се покаже какво може да се направи по-добре.
Това е така, но докато ние с Вас си говорим за инвестиция от 0,5 млн. долара в медицинска апаратура в Канада, в България електронното здравеопазване е още една хубава мечта...
А то би било огромно предимство. Проблемът е, че хората, които държат контрола на разходите, не разбират, че инвестициите в области като тази на медицината, ще доведат до спестяване на много средства в други области. Тук също срещаме затруднения за големи инвестиции – когато разработвахме нашата апаратура, трябваше да покажем пред администрацията много задълбочен анализ с изводи за това до какви спестявания ще доведе, за да спечелим доверието им.
Вечните кризи у нас ли бяха причината да потърсите реализация навън?
Вие знаете, че в България имаме много добро качество на образованието и най-вече на това по медицина. Същевременно живеем с усещането, че специалистите навън са по-добри, с повече умения и компетенции, сигурно заради малкия ни източноевропейски комплекс. Когато реших да замина, исках да проверя дали това е така, дали колегите ми навън действително са толкова по-добри, ставаше въпрос по-скоро за лична професионална амбиция, а не за бягство от България. Българските лекари са отлични специалисти, образованието, което получават, е наистина много добро и аз силно се надявам, ако един ден бъдат поставени в добри условия, да имат възможността да са част от една добра система на здравеопазването, не по-лоша откъдето и да е било по света.
Предлагали ли са ви работа в България и бихте ли се върнали тук? Засега не са ми предлагали работа в България. Сигурно ще се върна един ден, но за момента виждам много бързо резултатите от моята работа и моите идеи, което в България би било доста по-трудно. Един ден бих се върнал, за да помогна с това, което съм научил по света. Все пак аз получих образованието си в България, но не съм помогнал на много български пациенти. Един ден ако мога, с удоволствие бих го направил.
Материалът е публикуван във в-к "Телеграф", 17 юли 2014 г.
Д-р Грънчаров, какво точно представлява откритието ви, определено за „черна кутия“ за медицински грешки?
На практика това е компютър, който събира много данни - видео от оперативното поле, видео от операционната зала, аудио, данни от пациента като кръвно налягане, пулс, данни от софтуера на апаратурата, която използваме, и други. След това всички данни се синхронизират и влизат в един файл, който използваме чрез нашия софтуер за анализ. Устройството е подобно на черните кутии в самолетите, които спомагат при инцидент специалистите да разберат какво е довело до него и какво всъщност го е причинило – дали става въпрос за човешка или техническа грешка. При разработването му ние целяхме идентични неща - да можем да разберем какво става в операционните. Това се налага, защото хирургията е една от най-рисковите области в здравеопазването и изобщо една от най-високо рисковите професии като цяло.
Хирургията ли се оказва най-рисковата област на медицината? Има проучвания, които доказват, че в Канада всяка година 25 000 души умират следствие на лекарски грешки. В САЩ броят скача на 96 000 души годишно, като половината от случаите са от областта на хирургията и стават в операционната. Този брой е все едно един Джъмбо джет „Боинг 747“ да катастрофира всеки ден. Изследванията показват още, че половината от грешките биха били предотвратими, ако има по-голям контрол и проследяемост на самата операция.
Използвали ли сте опита на експерти, създали тази апаратура за авиацията?
Искахме да използваме данните по конструктивен начин, тоест да разберем как работим, да разберем какво можем да направим по-добре и да създадем системи за обучение, така че предотвратим грешките, за които говорим. „Черните кутии“ в самолетите спомагат много сериозно за намаляване на грешките в областта на авиацията. 2013-та година беше рекордна година по отношение на авиационната сигурност. Докато разработвахме нашата апаратура, търсихме съдействие и от канадските авиолинии. През целия процес на нашата работа, техни експерти ни показваха как работят черните кутии, как записват хиляди параметри в секунда, следят за нередности и прилагат резултатите и анализите за подобряване на сигурността на самолетите, така че да, използвахме опита им.
Колко време назад ще съхранява черната кутия в медицината записаната информация?
Засега използваме апаратурата за научни проекти. На този етап записваме, анализираме и унищожаваме видеорезултатите, на практика се съхранява само анализа на данните. Така не се пази информация конкретно с образа на лекаря или пациента от дадена манипулация с оглед на тяхната конфиденциалност.
Прилага се вече в някоя болница разработената от вас апаратура?
Да, в една от нашите операционни. Аз записвам всяка една процедура, която правя. Факт е обаче, че вече има голям интерес – получавам много обаждания от колеги от САЩ, от Южна Америка. В скоро време ще се инсталират няколко прототипа на апаратурата извън страната.
Колко време ви отне разработването на „черната кутия”?
Разработването и въвеждането на проекта ми отне около две години. Преди това трябваше да преминем през множество административни процедури, през етичните комисии и редица други звена на администрацията. Като стойност ни струваше може би около половин милиона долара, които бяха осигурени от научните фондове в Канада. Със сигурност обаче, ако тази технология се комерсиализира, цената й ще падне сериозно.
Д-р Грънчаров, следите ли проблемите в здравеопазването у нас? Преди дни ваши български колеги излязоха на пореден протест заради недостатъчните средства за болниците...
Много е тъжно това, което става в България. Факт е, че в целия свят здравеопазването става все по-скъпо. Аз не знам как може да се подобрят нещата в България, но си мисля, че подобни проблеми има и в Западна Европа. В Канада например разходите за здравеопазването са най-бързорастящите от целия бюджет. На този фон именно инициативи като тази с нашата технология биха могли да доведат до оптимизирането на разходите и да се покаже какво може да се направи по-добре.
Това е така, но докато ние с Вас си говорим за инвестиция от 0,5 млн. долара в медицинска апаратура в Канада, в България електронното здравеопазване е още една хубава мечта...
А то би било огромно предимство. Проблемът е, че хората, които държат контрола на разходите, не разбират, че инвестициите в области като тази на медицината, ще доведат до спестяване на много средства в други области. Тук също срещаме затруднения за големи инвестиции – когато разработвахме нашата апаратура, трябваше да покажем пред администрацията много задълбочен анализ с изводи за това до какви спестявания ще доведе, за да спечелим доверието им.
Вечните кризи у нас ли бяха причината да потърсите реализация навън?
Вие знаете, че в България имаме много добро качество на образованието и най-вече на това по медицина. Същевременно живеем с усещането, че специалистите навън са по-добри, с повече умения и компетенции, сигурно заради малкия ни източноевропейски комплекс. Когато реших да замина, исках да проверя дали това е така, дали колегите ми навън действително са толкова по-добри, ставаше въпрос по-скоро за лична професионална амбиция, а не за бягство от България. Българските лекари са отлични специалисти, образованието, което получават, е наистина много добро и аз силно се надявам, ако един ден бъдат поставени в добри условия, да имат възможността да са част от една добра система на здравеопазването, не по-лоша откъдето и да е било по света.
Предлагали ли са ви работа в България и бихте ли се върнали тук? Засега не са ми предлагали работа в България. Сигурно ще се върна един ден, но за момента виждам много бързо резултатите от моята работа и моите идеи, което в България би било доста по-трудно. Един ден бих се върнал, за да помогна с това, което съм научил по света. Все пак аз получих образованието си в България, но не съм помогнал на много български пациенти. Един ден ако мога, с удоволствие бих го направил.
Материалът е публикуван във в-к "Телеграф", 17 юли 2014 г.
неделя, 29 юни 2014 г.
Трябва ли да има убит лекар?
Лекар беше нападнат в столичния квартал „Ботунец“. За щастие този път медикът, „осмелил“ се да изпълни професионалния си дълг, помагайки на болна жена, се е разминал с малко - няколко синини и ужаса от преживяното. Дали обаче обидата от побоя ще мине така бързо, както ще преминат леките наранявания, причинени от „благодарността“ на близките на болната? Надали.
Нападения
Случаят с д-р Тодоров от столичната спешна помощ е поредният, при който медик бива нападнат от близки на недоволни пациенти. Само преди година негов колега – д-р Красимир Йорданов, беше безмилостно пребит заедно с медицинската сестра и шофьора от екипа си след посещение на адрес в кв. „Овча купел“. По ирония на съдбата, той беше и главният герой в документалния филм „Последната линейка на София“, представящ изключителната натовареност и стрес, на който са подложени малкото раборещи в системата медици в столицата. Сега ставаме свидетели на абсолютно идентично отношение към медик, доказващо тоталната липса на каквито и да е било мерки в защита на лекарите у нас. Трябва ли да има убит медик, за да променим отношението си към съсловието и за да се задейства държавата в тяхна защита?
Закон
Въпреки приетите преди година изменения в Наказателния кодекс, според които нападението над медицински специалист ще се наказва с до 10 години затвор, ефективността на тази промяна явно ще остане само на хартия. Никой не е чул в затвора да е вкаран човек, осмелил се да посегне на лекар. Вместо това, все по-обширно се дискутира търсеното на съдебна отговорност от медици за причинени грешки по време на работата им. В това не било имало нищо смущаващо, ако обективната справедливост не изискваше обществото да бъде еднакво критично както към проявената лекарска некомпетентност, така и към нападателите над онези, които се грижат за здравето ни. Вместо това обаче обществото, доколкото изобщо то е факт у нас, предпочита да бие лекарите си. „Обществото“ напада с юмрюци „убийците в бели престилки“, както все по-често чуваме да наричат лекарите и след това доволно изпива поредната ракия с комшията, псувайки пак доволно по тях.
Докога
След като законът очевидно не защитава шепата лекари и сестри, останали в спешна помощ у нас, временният шеф на звеното поиска помощ от полицията. Отчаяна и драстична мярка, както призна самият той. Надали има друга държава, в която да се налага постоянна охрана за лекарите, докато лекуват болните си. В нашата обаче това е зверски нужно.Защото явно нито ние като нация сме дорасли да уважаваме лекарите си, нито системата като държава е сподобна да ги защити. И докато тези две тенденции са факт, няма защо да се учудваме, че випуск след випуск дипломирани млади медици напускат парчето земя, наречено родина.
Mатериалът е публикуван във в-к "Телеграф", 29.06.2014 г.
Нападения
Случаят с д-р Тодоров от столичната спешна помощ е поредният, при който медик бива нападнат от близки на недоволни пациенти. Само преди година негов колега – д-р Красимир Йорданов, беше безмилостно пребит заедно с медицинската сестра и шофьора от екипа си след посещение на адрес в кв. „Овча купел“. По ирония на съдбата, той беше и главният герой в документалния филм „Последната линейка на София“, представящ изключителната натовареност и стрес, на който са подложени малкото раборещи в системата медици в столицата. Сега ставаме свидетели на абсолютно идентично отношение към медик, доказващо тоталната липса на каквито и да е било мерки в защита на лекарите у нас. Трябва ли да има убит медик, за да променим отношението си към съсловието и за да се задейства държавата в тяхна защита?
Закон
Въпреки приетите преди година изменения в Наказателния кодекс, според които нападението над медицински специалист ще се наказва с до 10 години затвор, ефективността на тази промяна явно ще остане само на хартия. Никой не е чул в затвора да е вкаран човек, осмелил се да посегне на лекар. Вместо това, все по-обширно се дискутира търсеното на съдебна отговорност от медици за причинени грешки по време на работата им. В това не било имало нищо смущаващо, ако обективната справедливост не изискваше обществото да бъде еднакво критично както към проявената лекарска некомпетентност, така и към нападателите над онези, които се грижат за здравето ни. Вместо това обаче обществото, доколкото изобщо то е факт у нас, предпочита да бие лекарите си. „Обществото“ напада с юмрюци „убийците в бели престилки“, както все по-често чуваме да наричат лекарите и след това доволно изпива поредната ракия с комшията, псувайки пак доволно по тях.
Докога
След като законът очевидно не защитава шепата лекари и сестри, останали в спешна помощ у нас, временният шеф на звеното поиска помощ от полицията. Отчаяна и драстична мярка, както призна самият той. Надали има друга държава, в която да се налага постоянна охрана за лекарите, докато лекуват болните си. В нашата обаче това е зверски нужно.Защото явно нито ние като нация сме дорасли да уважаваме лекарите си, нито системата като държава е сподобна да ги защити. И докато тези две тенденции са факт, няма защо да се учудваме, че випуск след випуск дипломирани млади медици напускат парчето земя, наречено родина.
Mатериалът е публикуван във в-к "Телеграф", 29.06.2014 г.
понеделник, 23 юни 2014 г.
Използвали спешна помощ като такси
Линейки на столичния център за спешна медицинска помощ (ЦСМП) са таксували лечебни заведения за транспортиране на тежко болни пациенти, въпреки че по закон нямат право да искат пари за това. Първа за проблема сигнализира шефката на психиатричната болница „Св. Иван Рилски“ Цветеслава Гълъбова. Тя разказа, че от ЦСМП-София са искали 50 лв. на час за транспортиране на болен от повереното й лечебно заведение до друга болница. Договорът за услугата е бил сключен още преди тя да поеме поста начело на Психиатрията и все още е в сила. Оказва се, обаче че голяма част от случаите, за които от звеното са искали пари, са били спешни. Само за изминалата година сигналите, за които болницата е заплащала на линейките, са били 14, като общо за това са платени над 1 700лв.
Спешни
„Сред сигналите са пациенти с миокарден инфаркт, инсулт, кома, сърдечна недостатъчност, които в никакъв случай не са неспешни“, посочи за „Телеграф“ Гълъбова. Тя разказа, че когато е поела управлението на болницата е заварила още по-порочна практика, при която настанените там са се превозвали с линейки, отново срещу заплащане, в съдилища в страната. Отиването до съдебната зала се налага, защото по закон у нас, принудителното настаняване в психиатрично заведениe може да стане само след изрично решение на съда. Вместо да използва наличния си автомобилен парк, болницата е плащала отново по няколко хиляди лева на спешна помощ, за да използва линейките им под формата на такси. „След като поех поста, преустанових тази практика. Сега разбирам, че и в момента реално спешна помощ ни иска пари за нещо, което е безплатно“, изтъкна Гълъбова. Тя допълни, че ще изпрати писмо до столичното спешно звено, за да попита на какво основание се искат пари за транспортиране на спешни случаи.
Договори
Сключените договори за транспортна услуга от страна на спешна помощ-София с лечебни заведения са 40, научи „Телеграф“. Тарифата отново е 50 лв на час. Дали и колко от тях са били за спешни случаи остава неясно. Месечно от оказването на такъв тип услуга центърът е печелил средно по 15 000 лв, Много често, за да могат да отговорят на запитванията на болниците, от спешна помощ са прибягвали до т. нар. резервни екипи там. При оказване на транспорт най-често линейката е пътувала само с шофьор. Най-вероятно именно заради това въпреки дефицита на лекари и сестри в звеното щатът за шофьори е бил зает на макс. Наетите водачи на линейки към момента в столичната бърза помощ, поне по документи, са 135. Големият брой на шофьорите за сметка на лекарите и сестрите е и една от негативните констатации в доклада на одита на ЦСМП, резултатите от който тепърва ще бъдат оповестени.
Частници
На фона на кризата със спешна помощ у нас, бизнесът с т. нар. частни линейки процъфтява. На видни места в редица болници у нас има обяви, предлагащи транспортиране на болни от дома до лечебно заведение. Оказва се обаче, че никоя институция у нас не контролира този тип превоз у нас. От Здравното министерство обясниха, че под техен контрол подлежат само автомобилите, които са към центровете за спешна медицинска помощ и ни отпратиха към МВР, където се регистрират колите на специален режим. От там обаче също не можаха да ни дадат информация нито за точния брой на частните линейки у нас, нито на какви изисквания трябва да отговарят те. От вътрешното ведомство обясниха, че новите коли, които са пригодени да изпълняват ролята на линейка, идвали от производителя със специален код. Именно наличието му в документацията на колата дава основание на КАТ да сложи въпросният автомобил в графа "Специален". Ако обаче става дума за кола тип „баничарка“, която трябва да се префасонира в линейка, тогава нещата стават далеч по-сложни. Тя трябва да премине през министерство на транспорта и именно от там да издадат документ, че тя е годна да прекарва болни хора. За бракуваните стари линейки пък при пререгистрация няма нужда да се представя писмо за определен статут, защото те вече са заложени в информационния масив като такива. Проблемът обаче идва след това и се състои в объркването коя точно кола може да ползва светлинен и звуков сигнал. Именно там законът е "празен", признаха от вътрешното ведомство.
Бум на частните линейки
Тарифите за частните линейки са различни, като зависят от града, в който тя се предлага, както и дали ще бъдат включени допълнителни „екстри“ като например присъствие на лекар в автомобила, сваляне на болния от апартамента до колата и други. За столицата таксата започва от 50 лв., но срещу нея се предлага единствено пренос до лечебно заведение в града. Ако близките на болния искат в колата да присъства и лекар, ще трябва да му платят 1,20 лв. на километър, показва проверка в една от фирмите, предлагащи подобни услуги. Частник в Шумен пък предлага транспортиране на болния в града срещу 25 лв. в едната посока. Срещу 200 лв. пък шуменци могат да използват автомобила, ако искат да ги закара до Варна. Ако обаче държат в него да присъства медик, ще трябва да се договорят лично с него за парите, които ще му платят, обясниха от фирмата. От там се изхитряват да искат и допълнително пари за сваляне на болния до линейката, като тарифите за това са около 20 лв.
Материалът е публикуван със съкращения във в-к "Телеграф"
Спешни
„Сред сигналите са пациенти с миокарден инфаркт, инсулт, кома, сърдечна недостатъчност, които в никакъв случай не са неспешни“, посочи за „Телеграф“ Гълъбова. Тя разказа, че когато е поела управлението на болницата е заварила още по-порочна практика, при която настанените там са се превозвали с линейки, отново срещу заплащане, в съдилища в страната. Отиването до съдебната зала се налага, защото по закон у нас, принудителното настаняване в психиатрично заведениe може да стане само след изрично решение на съда. Вместо да използва наличния си автомобилен парк, болницата е плащала отново по няколко хиляди лева на спешна помощ, за да използва линейките им под формата на такси. „След като поех поста, преустанових тази практика. Сега разбирам, че и в момента реално спешна помощ ни иска пари за нещо, което е безплатно“, изтъкна Гълъбова. Тя допълни, че ще изпрати писмо до столичното спешно звено, за да попита на какво основание се искат пари за транспортиране на спешни случаи.
Договори
Сключените договори за транспортна услуга от страна на спешна помощ-София с лечебни заведения са 40, научи „Телеграф“. Тарифата отново е 50 лв на час. Дали и колко от тях са били за спешни случаи остава неясно. Месечно от оказването на такъв тип услуга центърът е печелил средно по 15 000 лв, Много често, за да могат да отговорят на запитванията на болниците, от спешна помощ са прибягвали до т. нар. резервни екипи там. При оказване на транспорт най-често линейката е пътувала само с шофьор. Най-вероятно именно заради това въпреки дефицита на лекари и сестри в звеното щатът за шофьори е бил зает на макс. Наетите водачи на линейки към момента в столичната бърза помощ, поне по документи, са 135. Големият брой на шофьорите за сметка на лекарите и сестрите е и една от негативните констатации в доклада на одита на ЦСМП, резултатите от който тепърва ще бъдат оповестени.
Частници
На фона на кризата със спешна помощ у нас, бизнесът с т. нар. частни линейки процъфтява. На видни места в редица болници у нас има обяви, предлагащи транспортиране на болни от дома до лечебно заведение. Оказва се обаче, че никоя институция у нас не контролира този тип превоз у нас. От Здравното министерство обясниха, че под техен контрол подлежат само автомобилите, които са към центровете за спешна медицинска помощ и ни отпратиха към МВР, където се регистрират колите на специален режим. От там обаче също не можаха да ни дадат информация нито за точния брой на частните линейки у нас, нито на какви изисквания трябва да отговарят те. От вътрешното ведомство обясниха, че новите коли, които са пригодени да изпълняват ролята на линейка, идвали от производителя със специален код. Именно наличието му в документацията на колата дава основание на КАТ да сложи въпросният автомобил в графа "Специален". Ако обаче става дума за кола тип „баничарка“, която трябва да се префасонира в линейка, тогава нещата стават далеч по-сложни. Тя трябва да премине през министерство на транспорта и именно от там да издадат документ, че тя е годна да прекарва болни хора. За бракуваните стари линейки пък при пререгистрация няма нужда да се представя писмо за определен статут, защото те вече са заложени в информационния масив като такива. Проблемът обаче идва след това и се състои в объркването коя точно кола може да ползва светлинен и звуков сигнал. Именно там законът е "празен", признаха от вътрешното ведомство.
Бум на частните линейки
Тарифите за частните линейки са различни, като зависят от града, в който тя се предлага, както и дали ще бъдат включени допълнителни „екстри“ като например присъствие на лекар в автомобила, сваляне на болния от апартамента до колата и други. За столицата таксата започва от 50 лв., но срещу нея се предлага единствено пренос до лечебно заведение в града. Ако близките на болния искат в колата да присъства и лекар, ще трябва да му платят 1,20 лв. на километър, показва проверка в една от фирмите, предлагащи подобни услуги. Частник в Шумен пък предлага транспортиране на болния в града срещу 25 лв. в едната посока. Срещу 200 лв. пък шуменци могат да използват автомобила, ако искат да ги закара до Варна. Ако обаче държат в него да присъства медик, ще трябва да се договорят лично с него за парите, които ще му платят, обясниха от фирмата. От там се изхитряват да искат и допълнително пари за сваляне на болния до линейката, като тарифите за това са около 20 лв.
Материалът е публикуван със съкращения във в-к "Телеграф"
сряда, 7 май 2014 г.
Лекарят трябва да мисли за пациента, не за наема
Интервю с д-р Петя Петрова, хирург в Германия
Публикувано във в-к „Телеграф”, 8 май 2014 г.
Вие сте един от многото млади български лекари, взели решението да напуснат България. Финансовият мотив ли беше основната причина да потърсите реализация навън?
Завърших медицина в София през 2011-та година и решението да замина за Германия беше добре планирано и обмислено. В момента специализирам хирургия в клиниката по обща, коремна и съдова хирургия Evangelisches Krankenhaus “Paul Gerhardt Stift” във Витенберг. Започнах подготовката си за това две години по-рано – учих немски език, за да мога да положа необходимия изпит, за да замина. Всъщност това беше и времето, през което като студентка бях направила много практики и бях видяла как работи здравната система у нас. Може би, ако това не се беше случило и не бях осъзнала, че не мога да съвместя тази система с моралната си система, надали щях да взема решението да замина.
Кои са били другите причини, които са ви подтиканли да специализирате в чужбина?
Със сигурност повечето хора, които ще прочетат отговора ми на този въпрос, ще си кажат, че зад думите ми се крие финансовата причина. Мога да кажа, че със сигурност, финансовият момент е бил един от факторите, които съм взела предвид, когато обмислях да специализирам в чужбина. Признавам, че винаги ми е било трудно в това отношение, било е трудно и на моето семейство, докато достигна момента да работя навън. Въпреки това, със сигурност има и други причини да потърся работа навън, основната от които е, че моята най-голяма любов е хирургията. Винаги съм искала да специализирам именно това. За съжаление, не виждам причина да специализираш хирургия в България, където едвам успяваш да се докоснеш до същината на тази област от медицината, където четири години може и да нямаш собствени операции, но да излезеш специалист по хирургия. Другата причина беше фактът, че в Германия ще има социална система, която ще стои зад всичките ми пациенти, че след като ги изпиша у дома, ще има кой да се погрижи за тях. И да – важно е, че там лекарите са спокойни и мислят за болните си, а не за това как да си платят наема.
Какво според вас не достига в системата у нас, за да можем да задържим младите лекари, които искат да я специализират в родината си?
Все пак аз не бих могла напълно коректно да сравня двете системи, защото започнах специализацията си в чужбина. Това, което обаче установих след две години практика като доброволец в клиниките в София, е, че отивайки в Германия не знаех как се държи скалпел. Проблем за страната ни е, че за разлика от други държави, няма списък с определени оперативни интервенции, които трябва да направиш за периода на специализация.
Преди да заминете в Германия, сте работила и в Спешна помощ в Пловдив. Напоследък спешната помощ у нас е обект на големи критики, като предстои мащабна реформа в сектора. Кои според Вас са основните проблеми в спешната ни помощ?
За спешна помощ в Пловдив – мога само да се преклоня пред колегите си там и кажа, че научих невероятно много благодарение на тях. Това са хора, които работят в абсолютно нечовешки условия и ги крепи само вярата в професията, ентусиазма и това, че все пак обичат спешната медицина. Спешните медици тук работят в абсолютно мизерни условия и взимат абсолютно мизерни заплащания. Според мен трябва да се променят много неща. Базата трябва да бъде променена из основи – не искам да влизам в подробности, но само ще Ви кажа, че тоалетната на спешната помощ в Пловдив е външна. Неизбежен е преходът към парамедиците, така е в абсолютно всяка държава, така е и в Германия. Там спешният лекар бива повикан в зависимост от законово установените случаи, свързани най-вече с деца под една година, катастрофи, сърдечен инфаркт, бедствия. Културата на хората в България по отношение на спешните медици също трябва да се промени, тук сме били викани заради главоболие или заради високо кръвно. Това се случва и в Германия, но може би системата е основана на по-големи финансови ресурси, а тук хората, набирайки 112 за не толкова сериозни проблеми, трябва да си дават сметка, че в този момент някой друг може да умре.
Кое е най-болното място на здравеопазването ни?
Не можем да очакваме здравеопазване от система, в която една трета от населението е здравно неосигурено, тя просто не може да бъде функционираща. В Германия неосигурените са 1% и това се счита, че са или нелегални имигранти или хора, които са толкова заможни, че са извън общественото здравеопазване.
Съществува ли такова съществено разделение между частните и държавни болници в Германия, каквото се наблюдава тук?
В Германия всички болници изглеждат по един и същи начин и населението е здравно осигурено, където и да живее. Не е тайна, че български и румънски медици може много лесно да си намерят работа там, защото те са основно в провинциалните райони, а не в университетските болници. Озовавайки се обаче в една провинциална болница, обаче ние виждаме неща, които тук един лекар може да види само в университетско лечебно заведение. От друга страна, населението в един 50-хиляден германски град има достъп до новостите в медицината, какъвто имат хората в Берлин. Ето и конкретен пример от моята практика във Витенберг – аз се занимавам с онкологична химиотерапия на рак на дебелото черво и рак на стомаха в специализиран център. Работим конкретно с едно антитяло, за което има разрешение за употреба от 2013 г., а един флакон за еднократно терапия струва 5 600 евро и е наличен както в Берлин, така и във Витенберг и Хамбург.
В момента у нас има голямо напрежение между НЗОК и болниците. Има ли подобни искри между здравните институции в Германия?
Напрежение между Здравната каса и лекарският бранш съществува навсякъде. В страна като Германия със 132 държавни и 40 частни каси има и голям брой селективни договори. По принцип системата за клиничните пътеки в България е заимствана от Германия, но е като едно малко уродливо копие на немската система. В Германия има около 250 здравни каси, което създава огромна конкуренция, по този начин пациентът има и голям избор, а качеството се вдига. В Германия има обществено осигурени пациенти и такива, които се осигуряват частно, единственото предимство на вторите, за което се бунтуват и немските медиите е това че т. нар. частно осигурени по принцип се обслужват първи след спешните пациенти.
Със сигурност и в България има останали добри специалисти, които за съжаление обират негативите от всички лоши практики в бранша. Коя е основната разлика, която откривате Вие между лечението на пациентите у нас и в Германия?
Може би голямата разлика е в отношението към болните. Първата година от престоя си в Германия бях учудена, че не виждам космически операции, извършени от роботи, управлявани от хора. Видях хирургията, с която съм свикнала – че и там операция на апандисит се прави 80% лапароскопски и 20% по конвенционалния начин чрез отворена операция. Изключително важна обаче е социалната грижа за болните – лекарите там трябва да знаем, че пациентът ще бъде опериран, ще остане 10 дни в болницата, след което ще му осигурим социални работници с медицинско образование, които ще идват три пъти на ден да го превързват, а той самият ще идва веднъж седмично на контролен преглед. По този начин се спестяват и много средства на Здравната каса, защото този пациент няма да се върне да се лекува в болницата. Не мисля, че германците имат по-висока здравна култура, по-скоро общопрактикуващите лекари поемат голяма част от нашата работа - за две години в планов приемен кабинет, не ми се е случвало да установя диагноза на джипи, която не е вярна.
Стои ли пред Вас възможността да се върнете в България?
Сега много германци ме питат как се реши да заминеш и колко време мислиш да останеш тук. Никога не съм могла да дам точен отговор на този въпрос, особено на германци, за които думата родина има една огромна стойност. За тях родина е мястото, в което познаваш всички пътища, без да се налага да поглеждаш картата. За мен България винаги ще е моята родина, но за момента съм щастлива с живота, който Германия ми предоставя и със специализацията, която правя. Не мога обаче да кажа дали ще остана до края на живота си в тази страна.
Публикувано във в-к „Телеграф”, 8 май 2014 г.
Вие сте един от многото млади български лекари, взели решението да напуснат България. Финансовият мотив ли беше основната причина да потърсите реализация навън?
Завърших медицина в София през 2011-та година и решението да замина за Германия беше добре планирано и обмислено. В момента специализирам хирургия в клиниката по обща, коремна и съдова хирургия Evangelisches Krankenhaus “Paul Gerhardt Stift” във Витенберг. Започнах подготовката си за това две години по-рано – учих немски език, за да мога да положа необходимия изпит, за да замина. Всъщност това беше и времето, през което като студентка бях направила много практики и бях видяла как работи здравната система у нас. Може би, ако това не се беше случило и не бях осъзнала, че не мога да съвместя тази система с моралната си система, надали щях да взема решението да замина.
Кои са били другите причини, които са ви подтиканли да специализирате в чужбина?
Със сигурност повечето хора, които ще прочетат отговора ми на този въпрос, ще си кажат, че зад думите ми се крие финансовата причина. Мога да кажа, че със сигурност, финансовият момент е бил един от факторите, които съм взела предвид, когато обмислях да специализирам в чужбина. Признавам, че винаги ми е било трудно в това отношение, било е трудно и на моето семейство, докато достигна момента да работя навън. Въпреки това, със сигурност има и други причини да потърся работа навън, основната от които е, че моята най-голяма любов е хирургията. Винаги съм искала да специализирам именно това. За съжаление, не виждам причина да специализираш хирургия в България, където едвам успяваш да се докоснеш до същината на тази област от медицината, където четири години може и да нямаш собствени операции, но да излезеш специалист по хирургия. Другата причина беше фактът, че в Германия ще има социална система, която ще стои зад всичките ми пациенти, че след като ги изпиша у дома, ще има кой да се погрижи за тях. И да – важно е, че там лекарите са спокойни и мислят за болните си, а не за това как да си платят наема.
Какво според вас не достига в системата у нас, за да можем да задържим младите лекари, които искат да я специализират в родината си?
Все пак аз не бих могла напълно коректно да сравня двете системи, защото започнах специализацията си в чужбина. Това, което обаче установих след две години практика като доброволец в клиниките в София, е, че отивайки в Германия не знаех как се държи скалпел. Проблем за страната ни е, че за разлика от други държави, няма списък с определени оперативни интервенции, които трябва да направиш за периода на специализация.
Преди да заминете в Германия, сте работила и в Спешна помощ в Пловдив. Напоследък спешната помощ у нас е обект на големи критики, като предстои мащабна реформа в сектора. Кои според Вас са основните проблеми в спешната ни помощ?
За спешна помощ в Пловдив – мога само да се преклоня пред колегите си там и кажа, че научих невероятно много благодарение на тях. Това са хора, които работят в абсолютно нечовешки условия и ги крепи само вярата в професията, ентусиазма и това, че все пак обичат спешната медицина. Спешните медици тук работят в абсолютно мизерни условия и взимат абсолютно мизерни заплащания. Според мен трябва да се променят много неща. Базата трябва да бъде променена из основи – не искам да влизам в подробности, но само ще Ви кажа, че тоалетната на спешната помощ в Пловдив е външна. Неизбежен е преходът към парамедиците, така е в абсолютно всяка държава, така е и в Германия. Там спешният лекар бива повикан в зависимост от законово установените случаи, свързани най-вече с деца под една година, катастрофи, сърдечен инфаркт, бедствия. Културата на хората в България по отношение на спешните медици също трябва да се промени, тук сме били викани заради главоболие или заради високо кръвно. Това се случва и в Германия, но може би системата е основана на по-големи финансови ресурси, а тук хората, набирайки 112 за не толкова сериозни проблеми, трябва да си дават сметка, че в този момент някой друг може да умре.
Кое е най-болното място на здравеопазването ни?
Не можем да очакваме здравеопазване от система, в която една трета от населението е здравно неосигурено, тя просто не може да бъде функционираща. В Германия неосигурените са 1% и това се счита, че са или нелегални имигранти или хора, които са толкова заможни, че са извън общественото здравеопазване.
Съществува ли такова съществено разделение между частните и държавни болници в Германия, каквото се наблюдава тук?
В Германия всички болници изглеждат по един и същи начин и населението е здравно осигурено, където и да живее. Не е тайна, че български и румънски медици може много лесно да си намерят работа там, защото те са основно в провинциалните райони, а не в университетските болници. Озовавайки се обаче в една провинциална болница, обаче ние виждаме неща, които тук един лекар може да види само в университетско лечебно заведение. От друга страна, населението в един 50-хиляден германски град има достъп до новостите в медицината, какъвто имат хората в Берлин. Ето и конкретен пример от моята практика във Витенберг – аз се занимавам с онкологична химиотерапия на рак на дебелото черво и рак на стомаха в специализиран център. Работим конкретно с едно антитяло, за което има разрешение за употреба от 2013 г., а един флакон за еднократно терапия струва 5 600 евро и е наличен както в Берлин, така и във Витенберг и Хамбург.
В момента у нас има голямо напрежение между НЗОК и болниците. Има ли подобни искри между здравните институции в Германия?
Напрежение между Здравната каса и лекарският бранш съществува навсякъде. В страна като Германия със 132 държавни и 40 частни каси има и голям брой селективни договори. По принцип системата за клиничните пътеки в България е заимствана от Германия, но е като едно малко уродливо копие на немската система. В Германия има около 250 здравни каси, което създава огромна конкуренция, по този начин пациентът има и голям избор, а качеството се вдига. В Германия има обществено осигурени пациенти и такива, които се осигуряват частно, единственото предимство на вторите, за което се бунтуват и немските медиите е това че т. нар. частно осигурени по принцип се обслужват първи след спешните пациенти.
Със сигурност и в България има останали добри специалисти, които за съжаление обират негативите от всички лоши практики в бранша. Коя е основната разлика, която откривате Вие между лечението на пациентите у нас и в Германия?
Може би голямата разлика е в отношението към болните. Първата година от престоя си в Германия бях учудена, че не виждам космически операции, извършени от роботи, управлявани от хора. Видях хирургията, с която съм свикнала – че и там операция на апандисит се прави 80% лапароскопски и 20% по конвенционалния начин чрез отворена операция. Изключително важна обаче е социалната грижа за болните – лекарите там трябва да знаем, че пациентът ще бъде опериран, ще остане 10 дни в болницата, след което ще му осигурим социални работници с медицинско образование, които ще идват три пъти на ден да го превързват, а той самият ще идва веднъж седмично на контролен преглед. По този начин се спестяват и много средства на Здравната каса, защото този пациент няма да се върне да се лекува в болницата. Не мисля, че германците имат по-висока здравна култура, по-скоро общопрактикуващите лекари поемат голяма част от нашата работа - за две години в планов приемен кабинет, не ми се е случвало да установя диагноза на джипи, която не е вярна.
Стои ли пред Вас възможността да се върнете в България?
Сега много германци ме питат как се реши да заминеш и колко време мислиш да останеш тук. Никога не съм могла да дам точен отговор на този въпрос, особено на германци, за които думата родина има една огромна стойност. За тях родина е мястото, в което познаваш всички пътища, без да се налага да поглеждаш картата. За мен България винаги ще е моята родина, но за момента съм щастлива с живота, който Германия ми предоставя и със специализацията, която правя. Не мога обаче да кажа дали ще остана до края на живота си в тази страна.
сряда, 16 април 2014 г.
Позлатяваме чужди болници
автор Полина Тодорова
НЗОК отказва да заплати лечението на тежкоболни българи у нас, като същевременно ги изпраща за същата терапия в чужбина и заплаща за нея в пъти повече със средства от собствения си бюджет. За абсурдната ситуация „Телеграф“ научи от близки на пациенти, страдащи от болестта на Паркинсон. В случая се касае за т. нар. дълбока мозъчна стимулация (ДМС), която се прилага от 30 години в редица държави, но до миналата година беше непозната за България. Сложната интервенция помага на пациенти в напреднал стадий на болестта, които не могат да бъдат лекувани успешно само с медикаменти и при които има много тежки увреждания и инвалидизиране.
Импланти
За осъществяването на операцията са необходими импланти, които представляват специални електроди, стимулиращи мозъка или т. нар. мозъчни пейсмейкъри. Цената им от около 20 000 евро е непосилна за повечето болни. Високата сума принуждава техните близки да събират отчаяно дарения, а някои пациенти теглят кредити, за да имат шанс да се подложат на операцията и да водят нормален и независим живот . Точно преди година такава интервенция бе извършена у нас за пръв път в столичната болница „Св. Иван Рилски на 48-годишния Николай Николов. След поставянето на електродите обездвиженият от тежката болест пациент проходи. Само за една година още седем българи се подложиха на същата интервенция на свои разноски, защото Здравната каса плаща за извършването на операцията, но не поема имплантите, без които тя е невъзможна.
Чужбина
Въпреки серията успешни операции у нас по метода на ДМС, НЗОК не включва имплантите в списъка с медицинските изделия, които покрива, аргументирайки се с липсва на средства. Същевременно обаче изпраща болен българин за същата манипулация в унгарска клиника. Разноските за лечението на 60-годишния Райко Райков там скачат двойно и за тях българската държава ще заплати 38 000 евро, вместо 20 000 евро, които би платила за имплантите тук. До нелепата ситуация се стига няколко месеца, след като от Здравното министерство отказват да заплатят изцяло лечението на същия пациент в чужбина, с аргумента, че и у нас се правят подобни операции. Абсурдът не свършва до тук – заради голямото доверие във видния наш хирург д-р Красимир Минкин, близките на Райко настояват пред НЗОК той да бъде включен в екипа от унгарски медици. Това не се случва и болният е опериран от чуждите лекари вместо от българските специалисти. Хирургическата намеса в Унгария бива извършена точно на датата, в която операцията бе направена успешно за пръв път у нас – 10-ти април.
Разминаване
Позицията на Здравната каса е, че болният е изпратен за лечение в чужбина по силата на европейските регламенти за планово лечение и сумата за лечението ще бъде изплатена след продължителна кореспонденция между двата фонда, която ще трае около година. Пред „Телеграф“директорът на УМБАЛ „Св. Иван Рилски“ д-р Дечо Дечев обаче беше категоричен, че НЗОК ще заплати сумата, която е посочила в офертата си чуждата клиника, а именно 38 000 евро. „Процедурата е такава, че след операцията на Райко унгарската клиника ще получи парите, които са посочени в офертата, изпратена до нашата Здравна каса. Ако има промяна в тази сума, тя може само да бъде повишена още“, коментира той. Д-р Дечев съобщи и че при него е отишъл пациент с оферта от клиника в Хайделберг, като за операцията там цената скача вече на 83 000 евро. „С тази оферта човекът ще кандидатства пред Касата и тя ще плати, защото вече е изпратила един пациент за лечение навън“, посочи той. „Да плащаш нещо в пъти повече в чужда страна отколкото би ти струвало тук няма абсолютно никакво обяснение“, коментира още д-р Дечев.
Противоречие
Абсурдите с лечението на болните от Паркинсон в напреднал стадий следват един след друг. В рамките на по-малко от три месеца през 2013 г. НЗОК излиза с коренно противоположни становища по въпроса. На 25 юни Надзорният съвет на Касата взима решение заплащането на имплантите да бъде включено в бюджета за 2014 г. На 23 септември обаче същата институция променя решението си на 180 градуса и излиза с позиция, че методът е с “недоказан ресоциализиращ ефект” и затова поради липса на средства в НЗОК не трябва да бъде включен в списъка с медицински изделия заплащани от нея. По този начин, въпреки положителните становища за доказан ефект от операцията, изразени от националните консултанти по неврохирургия и неврология, десетки тежко болни остават без шанс за помощ от държавата за лечението си.
Съд
От болница „Свети Иван Рилски”, където се правят операциите, изразиха готовност да сезират прокуратурата заради практиката на Здравната каса да изпраща българи за лечение зад граница на много по-висока стойност – двойно и тройно, при положение, че то е възможно у нас. От там подчертаха, че разходите на болните за операцията в чужбина скачат още повече, защото те се нуждаят от редовно проследяване и настройване на параметрите на стимулация, които трябва да се правят от лекарите, извършили и самата манипулация. Нещо повече, от лечебното заведение са убедени, че и останалите болни, за които е възможна дълбоката мозъчна стимулация, ще бъдат изпратени за лечение в чужбина за същата процедура и за това ще бъдат изразходени в пъти повече средства.
Иво
Ивайло Иванов е един от болните от Паркинсон в напреднал стадий. 39-годишният мъж отключва тежкото заболяване след внезапната смърт на баща си. От тогава Иво се влошава почти всеки ден и в момента той е почти изцяло неподвижен. Съдбата е особено жестока към него, защото малко след като се разболява, Ивайло е изоставен от съпругата си, която оставя на грижите на болния и невръстното им дете. За съжаление лекарствата вече не помагат на младия баща и единствената надежда за подобряването му е Дълбоката мозъчна стимулация. Близките на Йвайло са категорични, че искат той да се лекува у нас. „Имаме голямо доверие на д-р Минкин. Вече два пъти искахме помощ от Здравната каса да финансира лечението му тук, но тя дори не ни отговори. Да пътуваме за операцията в чужбина за нас е невъзможно, защото Иво почти не се движи. Няма и кой да гледа детето му, ако аз замина с него“, разказа пред „Телеграф“ Мария, сестрата на Ивайло. За да помогне на брат си жената ще търси подкрепа от фирми, надявайки се поне те да финансират имплантите, нужни за операцията.
Материалът е публикуван във в-к „Телеграф“, 15.04.2014г.
НЗОК отказва да заплати лечението на тежкоболни българи у нас, като същевременно ги изпраща за същата терапия в чужбина и заплаща за нея в пъти повече със средства от собствения си бюджет. За абсурдната ситуация „Телеграф“ научи от близки на пациенти, страдащи от болестта на Паркинсон. В случая се касае за т. нар. дълбока мозъчна стимулация (ДМС), която се прилага от 30 години в редица държави, но до миналата година беше непозната за България. Сложната интервенция помага на пациенти в напреднал стадий на болестта, които не могат да бъдат лекувани успешно само с медикаменти и при които има много тежки увреждания и инвалидизиране.
Импланти
За осъществяването на операцията са необходими импланти, които представляват специални електроди, стимулиращи мозъка или т. нар. мозъчни пейсмейкъри. Цената им от около 20 000 евро е непосилна за повечето болни. Високата сума принуждава техните близки да събират отчаяно дарения, а някои пациенти теглят кредити, за да имат шанс да се подложат на операцията и да водят нормален и независим живот . Точно преди година такава интервенция бе извършена у нас за пръв път в столичната болница „Св. Иван Рилски на 48-годишния Николай Николов. След поставянето на електродите обездвиженият от тежката болест пациент проходи. Само за една година още седем българи се подложиха на същата интервенция на свои разноски, защото Здравната каса плаща за извършването на операцията, но не поема имплантите, без които тя е невъзможна.
Чужбина
Въпреки серията успешни операции у нас по метода на ДМС, НЗОК не включва имплантите в списъка с медицинските изделия, които покрива, аргументирайки се с липсва на средства. Същевременно обаче изпраща болен българин за същата манипулация в унгарска клиника. Разноските за лечението на 60-годишния Райко Райков там скачат двойно и за тях българската държава ще заплати 38 000 евро, вместо 20 000 евро, които би платила за имплантите тук. До нелепата ситуация се стига няколко месеца, след като от Здравното министерство отказват да заплатят изцяло лечението на същия пациент в чужбина, с аргумента, че и у нас се правят подобни операции. Абсурдът не свършва до тук – заради голямото доверие във видния наш хирург д-р Красимир Минкин, близките на Райко настояват пред НЗОК той да бъде включен в екипа от унгарски медици. Това не се случва и болният е опериран от чуждите лекари вместо от българските специалисти. Хирургическата намеса в Унгария бива извършена точно на датата, в която операцията бе направена успешно за пръв път у нас – 10-ти април.
Разминаване
Позицията на Здравната каса е, че болният е изпратен за лечение в чужбина по силата на европейските регламенти за планово лечение и сумата за лечението ще бъде изплатена след продължителна кореспонденция между двата фонда, която ще трае около година. Пред „Телеграф“директорът на УМБАЛ „Св. Иван Рилски“ д-р Дечо Дечев обаче беше категоричен, че НЗОК ще заплати сумата, която е посочила в офертата си чуждата клиника, а именно 38 000 евро. „Процедурата е такава, че след операцията на Райко унгарската клиника ще получи парите, които са посочени в офертата, изпратена до нашата Здравна каса. Ако има промяна в тази сума, тя може само да бъде повишена още“, коментира той. Д-р Дечев съобщи и че при него е отишъл пациент с оферта от клиника в Хайделберг, като за операцията там цената скача вече на 83 000 евро. „С тази оферта човекът ще кандидатства пред Касата и тя ще плати, защото вече е изпратила един пациент за лечение навън“, посочи той. „Да плащаш нещо в пъти повече в чужда страна отколкото би ти струвало тук няма абсолютно никакво обяснение“, коментира още д-р Дечев.
Противоречие
Абсурдите с лечението на болните от Паркинсон в напреднал стадий следват един след друг. В рамките на по-малко от три месеца през 2013 г. НЗОК излиза с коренно противоположни становища по въпроса. На 25 юни Надзорният съвет на Касата взима решение заплащането на имплантите да бъде включено в бюджета за 2014 г. На 23 септември обаче същата институция променя решението си на 180 градуса и излиза с позиция, че методът е с “недоказан ресоциализиращ ефект” и затова поради липса на средства в НЗОК не трябва да бъде включен в списъка с медицински изделия заплащани от нея. По този начин, въпреки положителните становища за доказан ефект от операцията, изразени от националните консултанти по неврохирургия и неврология, десетки тежко болни остават без шанс за помощ от държавата за лечението си.
Съд
От болница „Свети Иван Рилски”, където се правят операциите, изразиха готовност да сезират прокуратурата заради практиката на Здравната каса да изпраща българи за лечение зад граница на много по-висока стойност – двойно и тройно, при положение, че то е възможно у нас. От там подчертаха, че разходите на болните за операцията в чужбина скачат още повече, защото те се нуждаят от редовно проследяване и настройване на параметрите на стимулация, които трябва да се правят от лекарите, извършили и самата манипулация. Нещо повече, от лечебното заведение са убедени, че и останалите болни, за които е възможна дълбоката мозъчна стимулация, ще бъдат изпратени за лечение в чужбина за същата процедура и за това ще бъдат изразходени в пъти повече средства.
Иво
Ивайло Иванов е един от болните от Паркинсон в напреднал стадий. 39-годишният мъж отключва тежкото заболяване след внезапната смърт на баща си. От тогава Иво се влошава почти всеки ден и в момента той е почти изцяло неподвижен. Съдбата е особено жестока към него, защото малко след като се разболява, Ивайло е изоставен от съпругата си, която оставя на грижите на болния и невръстното им дете. За съжаление лекарствата вече не помагат на младия баща и единствената надежда за подобряването му е Дълбоката мозъчна стимулация. Близките на Йвайло са категорични, че искат той да се лекува у нас. „Имаме голямо доверие на д-р Минкин. Вече два пъти искахме помощ от Здравната каса да финансира лечението му тук, но тя дори не ни отговори. Да пътуваме за операцията в чужбина за нас е невъзможно, защото Иво почти не се движи. Няма и кой да гледа детето му, ако аз замина с него“, разказа пред „Телеграф“ Мария, сестрата на Ивайло. За да помогне на брат си жената ще търси подкрепа от фирми, надявайки се поне те да финансират имплантите, нужни за операцията.
Материалът е публикуван във в-к „Телеграф“, 15.04.2014г.
сряда, 9 април 2014 г.
Живот на хемодиализа
„Искам само да имам сили да прегърна и да вдигна сина си “. Това споделя 34-годишният Владислав Сейков, който от три години чака за трансплантация на бъбрек. Младият мъж е един от онези 974 българи, чиято мечта за бъдещето се заключва в едно – да имат щастието да влязат в операционна, за да се подложат на бъбречна трансплантация. Разговорът с Владислав се провежда в особено мъчителна и нетипична ситуация - той разказва за битката си за живот, докато е подложен на поредната хемодиализа. Тялото му е „вързано“ към големия апарат, който пречиства организма му вместо нефукциониращите бъбреци.
„Нямам време за срещи, пред деня работя, а три пъти седмично съм на хемодиализа“, споделя още Влади и се извинява за това, че не може да ми отдели време за „нормална среща“. През свободните от апарата вечери Влади се опитва да обърне внимание на невръстния си син. Година след най-хубавия подарък на съдбата – раждането на детето му, Владислав получава и най-тежкия - диагноза, която преобръща изцяло живота му – тежкото заболяване на бъбреците гломерулонефрит. „Трета година чакам за трансплантация, бъбреците ми функционират все по-зле“, споделя видимо спокойно Владислав и допълва - „Дано да я доживея“. Тежката ситуация с малкото донори у нас изправя семейството на Владислав пред още едно изпитание – да му даде бъбрек се съгласява собствения му баща. До операция обаче така и не се стига, защото двамата се оказват несъвместими. От тогава Владислав се надява сред късметлиите, имащи шанса да получат орган. И да заживеят отново онзи живот, който наричаме – нормален.
Диализа
В клиниката, в която Владислав се подлага на диализа, е пълно с млади хора в подобно на неговото състояние. Повечето от тях са на възраст от 25 до около 40 години. В стаята на Владислав леглата са общо 10. „През деня леглата са пълни, а нашата смяна през нощта е по-рехава, но по принцип диализите са препълнени“, пояснява той и дава пример с ИСУЛ, където също е пълно с болни на диализа. Там хората „се въртят“ на три смени на 12-те апарата“, споделя опит Владислав и допълва – като влизах за диализа първите пъти косите ми настръхваха само от гледката на болните. Сега вече свикнах“.
Ежедневие
„Щастлив съм, защото имам възможността да работя“, разказва още той. За разлика от много други болни в неговото състояние, Владислав успява да задържи работното си място, макар и с променена длъжност. „Преди да се разболея бях хладилен техник. Сега болестта ми не ми позволява да продължава със същата работа. За щастие във фирмата ми проявиха голямо разбиране и ми предложиха по-лека ангажираност. След работа, вечер съм на хемодиализа. Това е животът ми – работата, после апаратите, след което се прибирам за по няколко часа, за да видя семейството си“, разказва Владислав.
Семейството
„Питате ме за детето? За него най ми тежи“, споделя още младият мъж. Но побързва да допълни - „Ако не е синът ми, не знам как бих издържал без него. Сигурно бих рухнал“. Макар и на невръстна възраст – едва 4 години, синът на Влади знае, че с татко може да се виждат почти само през събота и неделя. Знае и че двамата трябва да внимават в игрите. „В началото не знаеше защо не го гушкам, че ми е забранено да вдигам тежко с тази фистула на ръката, но вече започва вече да разбира“, разказва той. „Вкъщи почти ме няма, не съм онзи, който бях“, промълвя с болка Владислав. Не пропуска обаче да благодари на съпругата си, която освен, че е поела почти всички грижи за детето им, се налага и да работи. „Искам да съм стария човек, но не мога. Не се получава“, посочва той и продължава - „ У дома помагам, доколкото ми позволяват силите. Лошото е, че самата болест ме изморява много, понякога дори след изкачването на три стъпала ми трябва почивка“.
Надеждата
За много хора животът на Владислав би изглеждал като пълен кошмар. Ежедневието, разпъвано от болестта, зависимостта от няколко апарата, липсата на сили биха отчаяли мнозина. Владислав обаче избира другият път – този на битката за живот. В думите му, описваща реалността преди и след тежката диагноза, не прозира униние, а точно обратното -готовност да спечели отново живота си. Именно това е причината Владислав да участва дейно в различни кампании в подкрепа на донорството. Той е и едно от лицата на специално създадения сайт bgdonor.com, който цели именно да промотира каузата на донорството.
Мълчание
Владислав е убеден, че ако медиите и обществото обръщат повече внимание на проблема, страната ни ще може да промени радикално в тази насока. „Хората все още не са запознати с проблемите на донорството. Няма гласност, няма чуваемост. Трябва да се говори повече, за да знае как наистина с едно решение можеш да спасиш трима“, допълва Владислав. Въпреки годините в чакане, той е убеден, че ще успее да се спаси от живота между апаратите. Ако все пак тук не се намери подходящ донор младият баща ще търси шанс и в чужбина. За целта има и разкрива банкова сметка, на която той от години събира средства. „Защо обаче трябва да отивам другаде, в чужда държава“, сам пита Владислав, но отговор не последва. Без да споделя и дума за умора, разговорът с Влади очевидно го изморява. Приключваме го с взаимно пожелание за успех и късмет. Със сигурност на единия от двама ни той е по-нужен.
На единия от 1048-те българи, чакащи за трансплантация.
Материалът е публикуван във в-к „Телеграф”, 9.04.2014г.
„Нямам време за срещи, пред деня работя, а три пъти седмично съм на хемодиализа“, споделя още Влади и се извинява за това, че не може да ми отдели време за „нормална среща“. През свободните от апарата вечери Влади се опитва да обърне внимание на невръстния си син. Година след най-хубавия подарък на съдбата – раждането на детето му, Владислав получава и най-тежкия - диагноза, която преобръща изцяло живота му – тежкото заболяване на бъбреците гломерулонефрит. „Трета година чакам за трансплантация, бъбреците ми функционират все по-зле“, споделя видимо спокойно Владислав и допълва - „Дано да я доживея“. Тежката ситуация с малкото донори у нас изправя семейството на Владислав пред още едно изпитание – да му даде бъбрек се съгласява собствения му баща. До операция обаче така и не се стига, защото двамата се оказват несъвместими. От тогава Владислав се надява сред късметлиите, имащи шанса да получат орган. И да заживеят отново онзи живот, който наричаме – нормален.
Диализа
В клиниката, в която Владислав се подлага на диализа, е пълно с млади хора в подобно на неговото състояние. Повечето от тях са на възраст от 25 до около 40 години. В стаята на Владислав леглата са общо 10. „През деня леглата са пълни, а нашата смяна през нощта е по-рехава, но по принцип диализите са препълнени“, пояснява той и дава пример с ИСУЛ, където също е пълно с болни на диализа. Там хората „се въртят“ на три смени на 12-те апарата“, споделя опит Владислав и допълва – като влизах за диализа първите пъти косите ми настръхваха само от гледката на болните. Сега вече свикнах“.
Ежедневие
„Щастлив съм, защото имам възможността да работя“, разказва още той. За разлика от много други болни в неговото състояние, Владислав успява да задържи работното си място, макар и с променена длъжност. „Преди да се разболея бях хладилен техник. Сега болестта ми не ми позволява да продължава със същата работа. За щастие във фирмата ми проявиха голямо разбиране и ми предложиха по-лека ангажираност. След работа, вечер съм на хемодиализа. Това е животът ми – работата, после апаратите, след което се прибирам за по няколко часа, за да видя семейството си“, разказва Владислав.
Семейството
„Питате ме за детето? За него най ми тежи“, споделя още младият мъж. Но побързва да допълни - „Ако не е синът ми, не знам как бих издържал без него. Сигурно бих рухнал“. Макар и на невръстна възраст – едва 4 години, синът на Влади знае, че с татко може да се виждат почти само през събота и неделя. Знае и че двамата трябва да внимават в игрите. „В началото не знаеше защо не го гушкам, че ми е забранено да вдигам тежко с тази фистула на ръката, но вече започва вече да разбира“, разказва той. „Вкъщи почти ме няма, не съм онзи, който бях“, промълвя с болка Владислав. Не пропуска обаче да благодари на съпругата си, която освен, че е поела почти всички грижи за детето им, се налага и да работи. „Искам да съм стария човек, но не мога. Не се получава“, посочва той и продължава - „ У дома помагам, доколкото ми позволяват силите. Лошото е, че самата болест ме изморява много, понякога дори след изкачването на три стъпала ми трябва почивка“.
Надеждата
За много хора животът на Владислав би изглеждал като пълен кошмар. Ежедневието, разпъвано от болестта, зависимостта от няколко апарата, липсата на сили биха отчаяли мнозина. Владислав обаче избира другият път – този на битката за живот. В думите му, описваща реалността преди и след тежката диагноза, не прозира униние, а точно обратното -готовност да спечели отново живота си. Именно това е причината Владислав да участва дейно в различни кампании в подкрепа на донорството. Той е и едно от лицата на специално създадения сайт bgdonor.com, който цели именно да промотира каузата на донорството.
Мълчание
Владислав е убеден, че ако медиите и обществото обръщат повече внимание на проблема, страната ни ще може да промени радикално в тази насока. „Хората все още не са запознати с проблемите на донорството. Няма гласност, няма чуваемост. Трябва да се говори повече, за да знае как наистина с едно решение можеш да спасиш трима“, допълва Владислав. Въпреки годините в чакане, той е убеден, че ще успее да се спаси от живота между апаратите. Ако все пак тук не се намери подходящ донор младият баща ще търси шанс и в чужбина. За целта има и разкрива банкова сметка, на която той от години събира средства. „Защо обаче трябва да отивам другаде, в чужда държава“, сам пита Владислав, но отговор не последва. Без да споделя и дума за умора, разговорът с Влади очевидно го изморява. Приключваме го с взаимно пожелание за успех и късмет. Със сигурност на единия от двама ни той е по-нужен.
На единия от 1048-те българи, чакащи за трансплантация.
Материалът е публикуван във в-к „Телеграф”, 9.04.2014г.
събота, 5 април 2014 г.
Рушаща се история
Къщата на ръководителя на Баташкото въстание Петър Горанов се руши. Постройката, която е обявена за паметник на културата от местно значение, буквално се разпада и представлява опасност за преминаващите в близост до нея. Мястото е с особена историческа стойност, защото там се състои учредяването на местния революционен комитет, създаден от Панайот Волов. Горанов участва и в първото Велико народно събрание в Оборище, където се приема плана за предстоящото народно въстание. На 22 април 1876г Батак въстава. Петър Горанов е избран за главен войвода, командир на 1100 въстаници. След погрома на въстанието, до Освобождението през 1878г. е преследван от османските власти, осъден е на смърт, а след амнистията - на доживотен затвор. Укривал се известно време в Рилския манастир, а по-късно в Смирна, където предстоял година и половина.
След зверското потушаване на Баташкото въстание, Горанов заминава за София и продава имота си.
Новите собственици на къщата обаче нехаят за нея. „Опитахме се да ги издирим дори с полиция. Те обаче не само, че не се интересуват за имота, но се и скриха. В момента сме абсолютно безсилни, защото имотът се води частен и не можем да влезем в него“, коментира зам.-кметът на Батак инж. Христо Кълвачев. Той обяви, че община Батак се опитва вече осма година да спаси имота и да го превърне в исторически обект.
За оценяването на къщата е била свикана специална комисия, с участието на Общината, Дирекция строителен контрол, Института за паметници на културата, която се е произнесла, че обектът е от историческо значение. На собствениците на имота е връчена заповед незабавно да предприеме ремонт на къщaта, но след получаването й те са изчезнали. От общината изявиха готовност да закупят имота, за да могат да го превърнат в къща-музей, стига да успеят да се доберат до притежателите на къщата.
......
Десетки къщи на видни българи, останали в историята ни, се рушат и разпадат. Сред тях са домовете на предводителя на Баташкото въстание, на Капитан Петко Войвода, на изтъкнатия ни художник Златьо Бояджиев и на много, много други. Всички те са изоставени на рушащата се и безпощадна сила на времето, която казва своята тежка дума.Домовете, в които са живели едни от най-будните умове на историята ни, се сриват и изчезват пред очите ни, подобно на ненужен и безполезен отпадък.
Немърливост
Най-честата причина за злочестата съдба на знаковите имоти, пазещи спомена за достойни дела и хора, се оказват настоящите им собственици. Повечето от тях, особено ако не са преки наследници и родственици на видните личности, живели във въпросните къщи, нехаят за ценните имоти и проявяват тотална неангажираност към тях. Стига се дори до абсурда някои от собствениците целенасочено да оставят старите постройки да рухнат, за да може да се освободи място за лъскави нови сгради, от които да спечелят апетитни суми. И така на мястото на вековни паметници на културата изникват тузарски магазини или блокове. Други от собствениците заминават за чужбина и тотално забравят за ангажимента си към къщите, които би следвало да са част от националната ни история и памет. И не се замислят, че допускайки смъртта на тези имоти, убиват частица и от спомена за онези, живели в него.
Вързани ръце
В битката за спомените държавата се оказва с вързани ръце. На практика общините не могат да предприемат сериозни мерки, освен да издирят собствениците на ценните къщи и да им връчат няколко предписания. Въпреки възможността за налагане на глоби на нехаещи стопани, досега не сме чули за някой санкциониран с голяма сума, която би подействала поне малко притеснително и за останалите.
Мерки
Опитът обаче е доказал, че при добро желание, спасение се намира. И ако явно в случая проблемът е на местно ниво, може би държавата трябва да се намеси на национално. Дали ще бъде по линия на сериозно завишаване на санкциите за немарливите собственици, дали чрез принудително влизане във владение в изоставени имоти, обявени за паметници на културата, факт е, че спешни мерки са крайно необходими. И то бързо. Защото оставайки на разруха част от живота на хора, създали историята ни, осъждаме на гибел и спомена за тях. А без спомени историята и нацията са обречени.
Текстът е публикуван с изменения във в-к "Телеграф" на 5.04.2014г.
След зверското потушаване на Баташкото въстание, Горанов заминава за София и продава имота си.
Новите собственици на къщата обаче нехаят за нея. „Опитахме се да ги издирим дори с полиция. Те обаче не само, че не се интересуват за имота, но се и скриха. В момента сме абсолютно безсилни, защото имотът се води частен и не можем да влезем в него“, коментира зам.-кметът на Батак инж. Христо Кълвачев. Той обяви, че община Батак се опитва вече осма година да спаси имота и да го превърне в исторически обект.
За оценяването на къщата е била свикана специална комисия, с участието на Общината, Дирекция строителен контрол, Института за паметници на културата, която се е произнесла, че обектът е от историческо значение. На собствениците на имота е връчена заповед незабавно да предприеме ремонт на къщaта, но след получаването й те са изчезнали. От общината изявиха готовност да закупят имота, за да могат да го превърнат в къща-музей, стига да успеят да се доберат до притежателите на къщата.
......
Десетки къщи на видни българи, останали в историята ни, се рушат и разпадат. Сред тях са домовете на предводителя на Баташкото въстание, на Капитан Петко Войвода, на изтъкнатия ни художник Златьо Бояджиев и на много, много други. Всички те са изоставени на рушащата се и безпощадна сила на времето, която казва своята тежка дума.Домовете, в които са живели едни от най-будните умове на историята ни, се сриват и изчезват пред очите ни, подобно на ненужен и безполезен отпадък.
Немърливост
Най-честата причина за злочестата съдба на знаковите имоти, пазещи спомена за достойни дела и хора, се оказват настоящите им собственици. Повечето от тях, особено ако не са преки наследници и родственици на видните личности, живели във въпросните къщи, нехаят за ценните имоти и проявяват тотална неангажираност към тях. Стига се дори до абсурда някои от собствениците целенасочено да оставят старите постройки да рухнат, за да може да се освободи място за лъскави нови сгради, от които да спечелят апетитни суми. И така на мястото на вековни паметници на културата изникват тузарски магазини или блокове. Други от собствениците заминават за чужбина и тотално забравят за ангажимента си към къщите, които би следвало да са част от националната ни история и памет. И не се замислят, че допускайки смъртта на тези имоти, убиват частица и от спомена за онези, живели в него.
Вързани ръце
В битката за спомените държавата се оказва с вързани ръце. На практика общините не могат да предприемат сериозни мерки, освен да издирят собствениците на ценните къщи и да им връчат няколко предписания. Въпреки възможността за налагане на глоби на нехаещи стопани, досега не сме чули за някой санкциониран с голяма сума, която би подействала поне малко притеснително и за останалите.
Мерки
Опитът обаче е доказал, че при добро желание, спасение се намира. И ако явно в случая проблемът е на местно ниво, може би държавата трябва да се намеси на национално. Дали ще бъде по линия на сериозно завишаване на санкциите за немарливите собственици, дали чрез принудително влизане във владение в изоставени имоти, обявени за паметници на културата, факт е, че спешни мерки са крайно необходими. И то бързо. Защото оставайки на разруха част от живота на хора, създали историята ни, осъждаме на гибел и спомена за тях. А без спомени историята и нацията са обречени.
Текстът е публикуван с изменения във в-к "Телеграф" на 5.04.2014г.
четвъртък, 27 март 2014 г.
Настаняват деца епилептици сред боклуци
Деца, болни от епилепсия, ще бъдат настанени сред боклуци, паяжина и разпадащи се стени. Това ще се случи, ако скоро Асоциацията на родители с деца, страдащи от това заболяване, не намери спешно средства за ремонт и други експресни разходи около новия дневен социален център, в който ще се помага на малчуганите. След близо 15-годишна борба организацията успя да се пребори за общински имот в София, в който да бъдат предоставени различни услуги в помощ на болните. До момента асоциацията е плащала сама за наем на различни места , като много често със средства са помагали и родителите на малчуганите. От февруари тази година Столична община е предоставила обширно помещение, което обаче има спешна нужда от ремонт.
Разпад
На практика предоставеният център за децата е абсолютно негоден за ползване. Помещението е затънало в боклуци, а стените му се разпадат. „Само за данъците, които трябва да заплатим, са ни необходими 4 500 лв., отделно ремонтът ще струва в пъти повече“, коментирa Веска Събева, председател на АРДЕ. Тя си е поставила амбициозната задача центърът да заработи до края на годината, но е категорична, че без спешна финансова подкрепа това няма как да се случи.
Епилепсия
Във вчерашния ден, посветен на епилепсията, водещи специалисти припомниха многогодишните проблеми пред болните и техните близки. Основно затруднение пред тях се явява липсата на лекарства, много от които са евтини и заради недостатъчния икономически интерес да се продават на родния пазар. За съжаление у нас липсват медикаменти дори като ректален диазепам, който помага при тежки кризи. Лекарите, работещи в областта на епилепсията, настояват да бъде създадена национална програма за лечение на тежките резистентни епилепсии, както и да се обучат диетолози за предписване на т. нар. кетогенната диета, която подобрява значително състоянието на болните.
Maтериалът е публикуван във в-к "Телеграф", 27.03.2014 г.
Разпад
На практика предоставеният център за децата е абсолютно негоден за ползване. Помещението е затънало в боклуци, а стените му се разпадат. „Само за данъците, които трябва да заплатим, са ни необходими 4 500 лв., отделно ремонтът ще струва в пъти повече“, коментирa Веска Събева, председател на АРДЕ. Тя си е поставила амбициозната задача центърът да заработи до края на годината, но е категорична, че без спешна финансова подкрепа това няма как да се случи.
Епилепсия
Във вчерашния ден, посветен на епилепсията, водещи специалисти припомниха многогодишните проблеми пред болните и техните близки. Основно затруднение пред тях се явява липсата на лекарства, много от които са евтини и заради недостатъчния икономически интерес да се продават на родния пазар. За съжаление у нас липсват медикаменти дори като ректален диазепам, който помага при тежки кризи. Лекарите, работещи в областта на епилепсията, настояват да бъде създадена национална програма за лечение на тежките резистентни епилепсии, както и да се обучат диетолози за предписване на т. нар. кетогенната диета, която подобрява значително състоянието на болните.
Maтериалът е публикуван във в-к "Телеграф", 27.03.2014 г.
четвъртък, 20 март 2014 г.
Използват линейките като таксита
Интервю с д-р Десислава Кателиева - председател на Националната асоциация на работещите в спешната помощ за проблемите на спешните медици, публикувано във в-к "Телеграф" на 19 март 2014 г.
автор Полина Тодорова
Др. Кателиева, скоро имаше смъртен случай в Благоевград заради линейка, изпратена на грешен адрес. Kaто лекар, работещ в Спешна помощ, откривате ли грешки, довели до фаталния инцидент? За съжаление е имало и ще продължава да има такива случаи, защото двете системи за спешно повикване продължават да работят паралелно, поради което вероятността за допускане на грешки е много по-голяма. Всъщност нищо не се направи двете структури на 112 и спешният медицински телефон да преминат в единна комуникационна система, а би трябвало когато човек се обади на 112, директно да бъде свързван с медицински оператор, след което да се прецени и каква е спешността на случая.
От много време настоявате за т.нар. кодиране на спешните повиквания, обяснете по-подробно какво представлява то и как ще облекчи системата, ако бъде въведено. Когато липсва единен стандарт за кодиране на спешността, съществува голяма опасност да се пропусне истински спешния пациент. Кодирането на спешността е световна практика, възникнала много отдавна. В редица държави е въведена трикодовата система на спешността – код червено означава животозастрашаващо състояние на пациента, при което веднага трябва да се окаже спешна помощ. Код жълто е състояние, което може да премине в спешно, но няма непосредствена опасност за живота, последният – зелен код, означава състояние, при което човек може да бъде пренасочен към личния си лекар или кабинет за денонощно медицинско обслужване. Кодирането на спешността се прилага, за да може да се даде предимство на спешния пациент и да се избере най-подходящия екип, който да бъде изпратен на място. Кодирането на спешността е необходимо не само, за да се въведе ред в работата на спешните екипи, но и за да може пациентът да знае кога към кого да се обърне. В практиката си съм виждала пациенти с инфаркт, които чакат с часове пред кабинета на джипито, а същевременно мен са ме викали на адрес, за да проверя дали работи апаратът за кръвно. В крайна сметка ние сме призвани да спасяваме живот, а не да изпълняваме капризи. Напоследък започнаха да злоупотребяват с нас, да ни използват като таксита, като начин за по-бърза хоспитализация...
За какви други мерки, освен кодирането на Спешната помощ настоявате? Трябва да се помисли за правилата за оказване на спешна медицинска помощ. Както по света, така и у нас има тенденция за намаляване на лекарските екипи в Спешната помощ. Тя е необратима и е въпрос на време лекарите да излизат с екипите, само когато се касае за код червено. В момента цари хаос, предимство има пациентът, който вика най-силно, който е най-агресивен, най-буен.... Реално у нас Спешната помощ се използва като буфер в системата – има проблеми с доболничната помощ, няма достатъчно общопрактикуващи лекари, има голям брой неосигурени пациенти, които не се обръщат към тях, има много много пациенти, които не желаят да „си губят времето“ с джипито и директно търсят нас. Неслучайно през 2013 г. бе отчетено, че всеки трети българин е търсил спешен медик. По света навсякъде при оказването на спешна помощ се работи по утвърдени алгоритми от експерти. Така, ако съответният медицински екип спази стандарта, и въпреки всичко има неблагоприятен изход, той има юридическа защита, същевременно на пациента се гарантира, че той е лекуван по най-модерния начин по утвърден стандарт от най-добрите експерти по спешна медицина.
Факт е, че масово завършващите медицина млади хора бягат от страната. Виждате ли в здравната реформа, която беше обявена скоро, и в която акцент е и Спешната помощ, ефективни и реални мерки за задържането им у нас? Именно задържането на хората, които работят в системата, беше едно от нашите искания относно здравната концепция, но за съжаление не виждам нещо ефективно да се случва. Както знаете, колегите от Спешното приемно отделение в Благоевград заплашват да застрашат графика за следващия месец. Този проблем е в почти всички СПО в страната – титуляри почти няма, там работят лекари от болниците, които дават дежурства. Тези лекари поемат на 12-часова смяна по 30- 40 пациента с всякаква патология, на всякаква възраст. Същевременно работата не е привлекателна, заплатите не са високи, заради всичко това ще има отлив на лекари от спешните отделения. Не се прави и нищо, за да се усъвършенстват професионално лекарите.
Има ли някакво развитие по отношение на проблема със специализациите на работещите спешни медици? Там нещата са много тежки. През ноември ВАС отмени член 20А от Наредбата придобиване на специалност в системата на здравеопазването. Поради тази причина лекарите, работещи в Центровете за спешна медицинска помощ, не могат да специализират. Като резултат всички млади лекари, които започнаха работа в ЦСПМ след ноември, в момента са в процес на напускане. Няколко месеца ние чакаме наредбата да се промени, през това време един випуск замина, втори се подготвя да замине...
Отдавна се говори за привличането и на т. нар. парамедици в системата на спешната помощ. Виждате ли реална възможност това скоро да стане факт? В момента Спешна медицинска помощ може да оказват само лекари и фелдшери. Имайки предвид факта, че лекарското съсловие у нас застарява, че кадровият потенциал се топи, не мисля, че времето, в което парамедиците ще трябва да навлязат рязко в системата, е далеч.
В края на миналата година румънският лекар д-р Арафат ни представи „рецепта“ за Спешната помощ, в която беше залегнала и телемедицината. Би ли облекчила тя екипите? „Рецептата“ беше много добра, въпросът е какво научихме от нея. За да възприемем нещо от нея, трябва да въведем правила и алгоритми. Във всяка една линейка в Румъния има апарат за телемедицина, който пренася в реално време жизнените показания на пациента и така лекарят от разстояние напътства изпратения на място екип. Лекарският труд по света е много скъпо платен и много рядко лекари излизат с екипите, обикновено това се случва само при бедствия.
Какво е мнението Ви за т. мар. малки пироговчета, които са залегнали в концепцията за спешната помощ? Напоследък се наслушахме на много концепциии – като се започне от т. нар. пироговчета и се стигне до хеликоптерните бази. Предлагат се такива неща при положение, че има центрове с разпадащи се линейки, че има филиали на спешната помощ, в които буквално мазилката пада на главите на пациентите.... Нямам против новите идеи, но мисля, че по-важното е как да съхраним това, което имаме, най-вече хората, работещи в системата. Не виждам да се предприемат конкретни мерки тези хора да останат там.
А как ще коментирате идеята на ген. Тонев за създаване на общинска спешна помощ в София? Има резон в идеята на ген. Тонев да извади лекарите от общинските болници, за да обслужват адреси, въпросът е обаче – кого ще извади?Ако извадим лекарите от приемния кабинет, кой ще остане там? Ние едва достигаме, за да попълваме графиците си. Освен това, не съм сигурна, че общината трябва да оказва спешна помощ, по-скоро тя би могла да оказва т. нар. неотложна помощ или както поясних при кодирането - зеления код. Въпросът отново опира до кадровия дефицит и нормативни промени.
За съжаление въпреки приетите законови мерки за по-големи наказания при нападения над лекари, е факт, че медиците, особено работещите в спешната помощ, често става обект на посегателства. Чувствате ли се защитени? Приетите законови промени не могат да спрат агресивния пациент, а е факт, че пациентите стават все по-агресивни. Ние сме наясно, че това е част от работата ни, но важният въпрос е как да се подсигурят базисни условия на труд. Всяко едно такси има паник бутон, а ние не. Ако наш екип бъде нападнат, лекарят трябва да търси 112 и чрез него да чака помощ. Представяте си как може да защити един лекар, „въоръжен“ само с чантата си. Този човек няма защита от никъде. А какво да говорим за колегите в отдалечените филиали на медицинска помощ, където понякога остава сама медицинска сестра нощем? В света това е уредено с паник бутони в линейката, при нас има такива бутони, но те не работят.
Въпреки всички трудности, съпътстващи работата на спешния медик, е факт, че Вие самата не сте се отказала от тази безспорно тежка професия. Защо? Вижте, специалността е много хубава, създава ти коренно различен начин на мислене, на действие. Научиш ли спешната медицина, ставаш много добър лекар. Но е факт и че прекалено много даваш от себе си, а насреща си в повечето случаи получаваш агресия, обиди. Но е и факт, че когато успееш да върнеш човек към живота, усещането е невероятно.
автор Полина Тодорова
Др. Кателиева, скоро имаше смъртен случай в Благоевград заради линейка, изпратена на грешен адрес. Kaто лекар, работещ в Спешна помощ, откривате ли грешки, довели до фаталния инцидент? За съжаление е имало и ще продължава да има такива случаи, защото двете системи за спешно повикване продължават да работят паралелно, поради което вероятността за допускане на грешки е много по-голяма. Всъщност нищо не се направи двете структури на 112 и спешният медицински телефон да преминат в единна комуникационна система, а би трябвало когато човек се обади на 112, директно да бъде свързван с медицински оператор, след което да се прецени и каква е спешността на случая.
От много време настоявате за т.нар. кодиране на спешните повиквания, обяснете по-подробно какво представлява то и как ще облекчи системата, ако бъде въведено. Когато липсва единен стандарт за кодиране на спешността, съществува голяма опасност да се пропусне истински спешния пациент. Кодирането на спешността е световна практика, възникнала много отдавна. В редица държави е въведена трикодовата система на спешността – код червено означава животозастрашаващо състояние на пациента, при което веднага трябва да се окаже спешна помощ. Код жълто е състояние, което може да премине в спешно, но няма непосредствена опасност за живота, последният – зелен код, означава състояние, при което човек може да бъде пренасочен към личния си лекар или кабинет за денонощно медицинско обслужване. Кодирането на спешността се прилага, за да може да се даде предимство на спешния пациент и да се избере най-подходящия екип, който да бъде изпратен на място. Кодирането на спешността е необходимо не само, за да се въведе ред в работата на спешните екипи, но и за да може пациентът да знае кога към кого да се обърне. В практиката си съм виждала пациенти с инфаркт, които чакат с часове пред кабинета на джипито, а същевременно мен са ме викали на адрес, за да проверя дали работи апаратът за кръвно. В крайна сметка ние сме призвани да спасяваме живот, а не да изпълняваме капризи. Напоследък започнаха да злоупотребяват с нас, да ни използват като таксита, като начин за по-бърза хоспитализация...
За какви други мерки, освен кодирането на Спешната помощ настоявате? Трябва да се помисли за правилата за оказване на спешна медицинска помощ. Както по света, така и у нас има тенденция за намаляване на лекарските екипи в Спешната помощ. Тя е необратима и е въпрос на време лекарите да излизат с екипите, само когато се касае за код червено. В момента цари хаос, предимство има пациентът, който вика най-силно, който е най-агресивен, най-буен.... Реално у нас Спешната помощ се използва като буфер в системата – има проблеми с доболничната помощ, няма достатъчно общопрактикуващи лекари, има голям брой неосигурени пациенти, които не се обръщат към тях, има много много пациенти, които не желаят да „си губят времето“ с джипито и директно търсят нас. Неслучайно през 2013 г. бе отчетено, че всеки трети българин е търсил спешен медик. По света навсякъде при оказването на спешна помощ се работи по утвърдени алгоритми от експерти. Така, ако съответният медицински екип спази стандарта, и въпреки всичко има неблагоприятен изход, той има юридическа защита, същевременно на пациента се гарантира, че той е лекуван по най-модерния начин по утвърден стандарт от най-добрите експерти по спешна медицина.
Факт е, че масово завършващите медицина млади хора бягат от страната. Виждате ли в здравната реформа, която беше обявена скоро, и в която акцент е и Спешната помощ, ефективни и реални мерки за задържането им у нас? Именно задържането на хората, които работят в системата, беше едно от нашите искания относно здравната концепция, но за съжаление не виждам нещо ефективно да се случва. Както знаете, колегите от Спешното приемно отделение в Благоевград заплашват да застрашат графика за следващия месец. Този проблем е в почти всички СПО в страната – титуляри почти няма, там работят лекари от болниците, които дават дежурства. Тези лекари поемат на 12-часова смяна по 30- 40 пациента с всякаква патология, на всякаква възраст. Същевременно работата не е привлекателна, заплатите не са високи, заради всичко това ще има отлив на лекари от спешните отделения. Не се прави и нищо, за да се усъвършенстват професионално лекарите.
Има ли някакво развитие по отношение на проблема със специализациите на работещите спешни медици? Там нещата са много тежки. През ноември ВАС отмени член 20А от Наредбата придобиване на специалност в системата на здравеопазването. Поради тази причина лекарите, работещи в Центровете за спешна медицинска помощ, не могат да специализират. Като резултат всички млади лекари, които започнаха работа в ЦСПМ след ноември, в момента са в процес на напускане. Няколко месеца ние чакаме наредбата да се промени, през това време един випуск замина, втори се подготвя да замине...
Отдавна се говори за привличането и на т. нар. парамедици в системата на спешната помощ. Виждате ли реална възможност това скоро да стане факт? В момента Спешна медицинска помощ може да оказват само лекари и фелдшери. Имайки предвид факта, че лекарското съсловие у нас застарява, че кадровият потенциал се топи, не мисля, че времето, в което парамедиците ще трябва да навлязат рязко в системата, е далеч.
В края на миналата година румънският лекар д-р Арафат ни представи „рецепта“ за Спешната помощ, в която беше залегнала и телемедицината. Би ли облекчила тя екипите? „Рецептата“ беше много добра, въпросът е какво научихме от нея. За да възприемем нещо от нея, трябва да въведем правила и алгоритми. Във всяка една линейка в Румъния има апарат за телемедицина, който пренася в реално време жизнените показания на пациента и така лекарят от разстояние напътства изпратения на място екип. Лекарският труд по света е много скъпо платен и много рядко лекари излизат с екипите, обикновено това се случва само при бедствия.
Какво е мнението Ви за т. мар. малки пироговчета, които са залегнали в концепцията за спешната помощ? Напоследък се наслушахме на много концепциии – като се започне от т. нар. пироговчета и се стигне до хеликоптерните бази. Предлагат се такива неща при положение, че има центрове с разпадащи се линейки, че има филиали на спешната помощ, в които буквално мазилката пада на главите на пациентите.... Нямам против новите идеи, но мисля, че по-важното е как да съхраним това, което имаме, най-вече хората, работещи в системата. Не виждам да се предприемат конкретни мерки тези хора да останат там.
А как ще коментирате идеята на ген. Тонев за създаване на общинска спешна помощ в София? Има резон в идеята на ген. Тонев да извади лекарите от общинските болници, за да обслужват адреси, въпросът е обаче – кого ще извади?Ако извадим лекарите от приемния кабинет, кой ще остане там? Ние едва достигаме, за да попълваме графиците си. Освен това, не съм сигурна, че общината трябва да оказва спешна помощ, по-скоро тя би могла да оказва т. нар. неотложна помощ или както поясних при кодирането - зеления код. Въпросът отново опира до кадровия дефицит и нормативни промени.
За съжаление въпреки приетите законови мерки за по-големи наказания при нападения над лекари, е факт, че медиците, особено работещите в спешната помощ, често става обект на посегателства. Чувствате ли се защитени? Приетите законови промени не могат да спрат агресивния пациент, а е факт, че пациентите стават все по-агресивни. Ние сме наясно, че това е част от работата ни, но важният въпрос е как да се подсигурят базисни условия на труд. Всяко едно такси има паник бутон, а ние не. Ако наш екип бъде нападнат, лекарят трябва да търси 112 и чрез него да чака помощ. Представяте си как може да защити един лекар, „въоръжен“ само с чантата си. Този човек няма защита от никъде. А какво да говорим за колегите в отдалечените филиали на медицинска помощ, където понякога остава сама медицинска сестра нощем? В света това е уредено с паник бутони в линейката, при нас има такива бутони, но те не работят.
Въпреки всички трудности, съпътстващи работата на спешния медик, е факт, че Вие самата не сте се отказала от тази безспорно тежка професия. Защо? Вижте, специалността е много хубава, създава ти коренно различен начин на мислене, на действие. Научиш ли спешната медицина, ставаш много добър лекар. Но е факт и че прекалено много даваш от себе си, а насреща си в повечето случаи получаваш агресия, обиди. Но е и факт, че когато успееш да върнеш човек към живота, усещането е невероятно.
вторник, 25 февруари 2014 г.
Инсулинов цинизъм
Наричат децата диабетици вечно гладните деца, а родителите им – вечно будните. Така прави „захарната болест” – няма нищо сладко в нея. Буди децата посред нощ, принуждава родителите им да треперят в малките часове дали рожбата им няма да изпадне в хипоглекимия, кара ги да водят стриктни дневници с дозите храна, с физическата им дейност и какво ли още не. Никога не свикват с писъците и сълзите на децата, които съпътстват няколкократните убождания през деня, за да им бъде набавен необходимия и жизненоважен инсулин.
Нормалният свят
„Нормалният” свят отдавна е измислил метод, чрез който да улесни и децата, и родителите им. Медицината е създала т. нар. инсулинова помпа, чрез която се осигурява базално инсулиново ниво, поддържащо кръвната глюкоза в желаните граници между храненията и през нощта. Използвайки я децата могат да имат далеч по-нормален живот. А заедно с тях и родителите им. Това обаче е възможно в нормалния свят, в който по критерий помощ на децата с диабет се нареждат страни дори като Македония и Казахстан, където структурите, обединени под името държава, поемат или поне частично реимбурсират това лечение. В държавата България подобна помощ не съществува. В „държавата” България, в която около 2 000 деца са с диабет (около, защото дори и регистър за това заболяване няма), едва 70 от тях са с такива помпи. Родителите на едва 70 деца са успели да отделят сумата от 7 000 лв., за да закупят заветното апаратче и да отделят ежемесечно още 300 за консумативи. „Не искам повече да се моля, не искам да прося. Става въпрос за деца и това е цинизъм”, заяви преди седмица националният консултант по детска ендокринология доц. Мая Константинова.
Писма и цинизъм
В деня на нейното изказване от НЗОК обявиха, че заплащането на инсулиновите помпи и консумативите за тях само за деца е дискриминационно по признак възраст. Аргументираха се, че нееднократно има становища и решения на съдебните инстанции в тази насока.
Цинично е, че на някой някога явно му е хрумнало да съди Здравната каса за това, че помага на деца с диабет. Не по-малко циничен обаче е и следващият аргумент на НЗОК – „включване в бъдеще на пълното заплащане на инсулинови помпи, глюкозни сензори и консумативи за диабетно болните ще предизвика не само финансови затруднения, но и нова вълна от недоволство на множеството групи от пациенти, страдащи от други заболявания”. На практика с това изречение НЗОК обявява – „Нямаме пари за всички, затова няма да плащаме и за тях”. Чиновниците от „Здравната” каса не спират до тук, но и подчертават, че консумативите за помпите се поемат от Център „Фонд за лечение на деца”, така че явно няма за какво да се вдига токова шум.
Загубени в превода
„Явно сме се загубили в превода. Ние не поемаме консумативите”, обясни може би нецинично шефката на фонда. На въпроса какво следва от тук-нататък, отговори спокойно, че фондът чака поредното писмо от МЗ, след което ще има заседание на обществения съвет, след което ще се обсъди въпроса, след което....
А докато чакат „след което” родителите на деца с диабет ще взимат заеми, ще теглят кредити или просто ще остават нещата както са си. Защото явно в държавата България нещата не се случват. В държавата България някой решава да съди здравна институция заради това, че някога е решила да помага на болни деца и този някой най-вероятно е родител на вече пораснало дете.
Държавата България се засяга от нелепите обвинения и обявява, че ако помогне на болно дете, това ще е дискриминация.
Защото освен бедна, страхлива и изпънена с цинизъм, държавата България е най-големият радетел на правата на гражданите си. На кои обаче?
Нормалният свят
„Нормалният” свят отдавна е измислил метод, чрез който да улесни и децата, и родителите им. Медицината е създала т. нар. инсулинова помпа, чрез която се осигурява базално инсулиново ниво, поддържащо кръвната глюкоза в желаните граници между храненията и през нощта. Използвайки я децата могат да имат далеч по-нормален живот. А заедно с тях и родителите им. Това обаче е възможно в нормалния свят, в който по критерий помощ на децата с диабет се нареждат страни дори като Македония и Казахстан, където структурите, обединени под името държава, поемат или поне частично реимбурсират това лечение. В държавата България подобна помощ не съществува. В „държавата” България, в която около 2 000 деца са с диабет (около, защото дори и регистър за това заболяване няма), едва 70 от тях са с такива помпи. Родителите на едва 70 деца са успели да отделят сумата от 7 000 лв., за да закупят заветното апаратче и да отделят ежемесечно още 300 за консумативи. „Не искам повече да се моля, не искам да прося. Става въпрос за деца и това е цинизъм”, заяви преди седмица националният консултант по детска ендокринология доц. Мая Константинова.
Писма и цинизъм
В деня на нейното изказване от НЗОК обявиха, че заплащането на инсулиновите помпи и консумативите за тях само за деца е дискриминационно по признак възраст. Аргументираха се, че нееднократно има становища и решения на съдебните инстанции в тази насока.
Цинично е, че на някой някога явно му е хрумнало да съди Здравната каса за това, че помага на деца с диабет. Не по-малко циничен обаче е и следващият аргумент на НЗОК – „включване в бъдеще на пълното заплащане на инсулинови помпи, глюкозни сензори и консумативи за диабетно болните ще предизвика не само финансови затруднения, но и нова вълна от недоволство на множеството групи от пациенти, страдащи от други заболявания”. На практика с това изречение НЗОК обявява – „Нямаме пари за всички, затова няма да плащаме и за тях”. Чиновниците от „Здравната” каса не спират до тук, но и подчертават, че консумативите за помпите се поемат от Център „Фонд за лечение на деца”, така че явно няма за какво да се вдига токова шум.
Загубени в превода
„Явно сме се загубили в превода. Ние не поемаме консумативите”, обясни може би нецинично шефката на фонда. На въпроса какво следва от тук-нататък, отговори спокойно, че фондът чака поредното писмо от МЗ, след което ще има заседание на обществения съвет, след което ще се обсъди въпроса, след което....
А докато чакат „след което” родителите на деца с диабет ще взимат заеми, ще теглят кредити или просто ще остават нещата както са си. Защото явно в държавата България нещата не се случват. В държавата България някой решава да съди здравна институция заради това, че някога е решила да помага на болни деца и този някой най-вероятно е родител на вече пораснало дете.
Държавата България се засяга от нелепите обвинения и обявява, че ако помогне на болно дете, това ще е дискриминация.
Защото освен бедна, страхлива и изпънена с цинизъм, държавата България е най-големият радетел на правата на гражданите си. На кои обаче?
Абонамент за:
Публикации (Atom)